- Дерматит у кошек
- Вакцинация детей и взрослых с аллергией
- Атопический дерматит.
- Пищевая аллергия.
- Бронхиальная астма.
- Аллергический ринит и аллергический конъюнктивит, сезонная аллергия (поллиноз).
- Крапивница и ангионевротический отек (отек Квинке).
- Вакцинация и аллергологическое обследование.
- Вакцинация и аллерген-специфическая иммунотерапия (АСИТ).
Дерматит у кошек
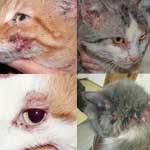
Дерматит у кошек очень редко выступает самостоятельным заболеванием, чаще всего ветеринарным специалистам приходится сталкиваться с тем, что дерматит является симптомом другого заболевания кошки.
В зависимости от симптомов дерматита принято различать:
- Поверхностный дерматит, сопровождающийся у кошки легким зудом, небольшим покраснением или сыпью, расчесами. Кожа при этом может быть покрыта волдырями и язвами.
- Гнойный дерматит, сопровождающийся язвочками, сильными расчесами, воспалением кожи.
- Влажный дерматит, при котором внешне кожа как будь то содрана, из нее сочится гной или сукровица, шерсть вокруг такой ранки выпадает. Кошка из за постоянного зуда и жжения, становится крайне беспокойной, раздирает пораженную кожу до крови.
Дополнительно дерматит в зависимости от причин возникновения раздражения на коже бывает:
Инфекционным (гнойным). Возникает у кошки в результате повреждения целости кожного покрова и попадания внутрь кожи бактерий или грибов (микроспория, трихофития, стригущий лишай у кошки, дерматофития). Воспаление развивается достаточно быстро и может занимать большие участки кожи. Дерматит чаще всего сопровождается гнойничками или мокнущими ранами (стрептококкоз собак и кошек).
Паразитарный – вызывается у кошки в результате укуса блох (блохи у кошки). Во время укуса возможно занесение вторичной инфекции, дополнительно блошиный укус вызывает у кошки сильный зуд, кошка начинает активно расчесывать укушенное место. Кроме блох внешними раздражителями могут быть и подкожные паразиты (демодекоз у кошек, отодектоз у кошек, нотоэдроз). К паразитарному дерматиту у кошек может привести наличие кишечных гельминтов (глисты у кошки). Паразитарный дерматит чаще всего локализуется за ушами и в области хвоста. Иногда дерматит может захватывать большие участки кожи, появляются корки и мокнущие эрозии.
Аллергический – к его развитию приводят как пищевые аллергены, так и различные внешние аллергические раздражители.
Атопический (пищевой) дерматит у кошки может возникать от любых продуктов (пищевая аллергия у животных). Аллерген в организме животного постепенно накапливаясь, вызывает у кошки воспалительную реакцию, которая сопровождается отеком, высыпаниями и покраснением пораженных участков кожи, у отдельных кошек может сопровождаться появлением аллопеций (выпадением шерсти). У кошки может появиться кашель, чихание, слезотечение. У отдельных больных кошек может развиться отек Квинке, от которого кошка может погибнуть.
Контактный дерматит возникает у кошки в результате воздействия химических и раздражающих веществ. К этим веществам относят средства для мытья животного, спреи, мази для паразитарной обработки и предметы бытовой химии. Локализация дерматита зависит от места воздействия вещества и сопровождается у кошки сыпью, корками и язвами. При глубоком воздействии у кошки образуются волдыри и эрозированные мокнущие участки с выпавшей шестью. При контактном дерматите ветеринарные врачи часто отмечают поражение подушечек лап – пододерматит.
Травматический – появляется у кошек после царапин, порезов от травы, трения ошейником и от других предметов способных вызвать нарушение целостности кожных покровов. На месте травмы у кошки появляется краснота и зудящаяся сыпь.
Термический дерматит появляется у кошки в результате воздействия на кожу горячих предметов, жидкостей, солнечных лучей (особенно на оголенных или плохо прикрытых шерстью участков кожи). Термический дерматит у кошки может возникнуть и при действии низких температур (обморожение).
Медикаментозный дерматит — проявляется аллергической реакцией на применяемые кошке лекарственные препараты. Появляется отечность, высыпания и покраснения участков кожи иногда имеет место выпадение волос.
Болезни гормональной системы (сахарный диабет у животных).
Общие признаки дерматита у кошек.
Несмотря на наличие большого количества дерматитов у кошек, все они имеют общие клинические признаки:
- Сильный зуд- кошка становится беспокойной, постоянно чешет пораженный участок кожи.
- Наличие расчесов и ссадин на коже.
- Наличие сыпи, от мелкодисперсной и пятен до появления волдырей, эрозий и язв.
- Покраснение пораженных участков кожи, которые на ощупь горячие(местная температура повышается на 1°С) и отечные.
- Появление трещин и чешуек на пораженном участке кожи.
- Болезненность –кошка не дает дотрагиваться до воспаленного участка кожи.
- Аллопеция — у кошки имеет место очаговое или диффузное облысение, происходит потеря шерстного покрова.
- Белые чешуйчатые выделения на шерсти, напоминающие перхоть.
Диагноз на дерматит у кошки ветеринарным специалистом клиники ставится на основании клинических признаков болезни. В ветеринарной клинике проводят дополнительные исследования по установлению причины приведшей к возникновению дерматита (исследование крови, мочи, кала, микроскопии пораженного участка кожи).
Лечение. Необходимое медикаментозное лечение Вашей кошке может назначить только ветеринарный врач клиники в зависимости от причины вызвавшей дерматит у кошки. В первую очередь необходимо избавиться от причины приведшей к дерматиту- провести обработку от блох, клещей, власоедов, обработать от гельминтов, ввести в рацион кормления гипоаллергенные корма, сменить в лотке наполнитель.
При всех видах дерматита больному животному назначают лекарственные вещества, которые снимают зуд. К данной группе препаратов относят такие лекарства как:
- Противогистаминные мази в состав которых обычно входит гидрокортизон, особенно при лечение аллергических дерматитов, а также таблетки – супрастин, тавегил, димедрол, диазолин.
- Комплексные препараты обладающие противовоспалительным, антибактериальным и противозудным действием – мазь(суспензия) для кошек «Стоп-зуд».
- Мазь с содержанием алюминия – Алюспрей- который ускоряет заживление и оказывает противовоспалительное и антисептическое действие.
При травматических повреждениях кожи имеющиеся порезы и ссадины необходимо обработать спиртовыми растворами анилиновых красок, настойкой йода или мазью Вишневского.
При аллергическом дерматите кроме противогистаминных препаратов, в тяжелых случаях применяют гормональные средства – преднизолон или дексаметазон.
Дополнительно при лечении дерматита больному животному назначают обработку пораженной поверхности антибактериальными препаратами(мазь Ям, мазь пихтоин, лоратадин, фексадин, фенистил, и др.).
При наслоении вторичной инфекции применяют антибиотики в виде таблеток или инъекций.
Профилактика дерматита. После каждой прогулки с кошкой необходимо осматривать ее кожный покров на наличие травм и ссадин. При их обнаружении – обработать спиртовым раствором йода, анилиновых красок, хлоргексидином, мерамистином. Необходимо тщательно следить за кормлением своего любимца, переводить на другой вид корма необходимо постепенно. Закупать корма желательно у проверенных и надежных производителей. Регулярно проводите обработку кошки от глист и эктопаразитов. Спрячьте предметы бытовой химии в более надежное место от кошки. С целью профилактики инфекционного дерматита необходимо провести соответствующую вакцинацию противогрибковой вакциной – Микродерм, Вакдерм F, Поливак.
Источник
Вакцинация детей и взрослых с аллергией
В настоящее время отмечается рост аллергических заболеваний среди детей и взрослых. У родителей больного ребенка или взрослого человека, страдающего аллергией, могут возникать различные опасения или заблуждения, приводящие к необоснованным отказам от прививок или же выборочной вакцинации с нарушением графика. В результате ребенок или взрослый остается незащищенным от управляемых инфекций. Итак, давайте разберемся когда вакцинация действительно противопоказана, а когда может проводиться и при каких условиях.
В ряде случаев – при наличии тяжелых системных реакций на компоненты вакцины – вакцинация противопоказана. Но, необходимо понимать, мы говорим именно о тяжелых реакциях, когда у человека после введения аллергена любым способом (через рот, при попадании на кожу, инъекционно и др.) развиваются одышка, удушье, потеря сознания, судороги, падение артериального давления, рвота, распространенная крапивница или ангионевротический отек (отек Квинке) и другие тяжелые состояния. Диагноз тяжелой системной реакции (анафилаксии) устанавливается врачом документально. Больной должен быть обязательно проконсультирован врачом аллергологом-иммунологом для уточнения диагноза и получения рекомендаций во избежание повторного контакта с причинно-значимым аллергеном.
Обострение хронического аллергического заболевания (например, атопического дерматита или бронхиальной астмы) после вакцинации не является тяжелой системной реакцией на нее и не может быть противопоказанием для дальнейших прививок.
При наличии тяжелых системных реакций на какие вещества человеку противопоказана вакцинация?
| Компонент вакцины | Вакцины, содержащие данный компонент |
| Белок куриного яйца |
|
| Антибиотики группы аминогликозидов |
|
| Пекарские дрожжи |
|
Далее рассмотрим вопросы вакцинации при наличии хронического аллергического заболевания. Обращаем Ваше внимание на то, что речь идет о профилактических прививках, выполняемых ПЛАНОВО. Если имеются показания к экстренной вакцинации, например, против бешенства, столбняка или кори, вопросы ее проведения решаются лечащим врачом при возникновении ситуации, требующей экстренной вакцинации.
Атопический дерматит.
Атопический дерматит представляет собой хроническое заболевание кожи, когда наряду с аллергическим воспалением имеют место наследственные дефекты строения эпидермиса.
У ряда больных атопический дерматит имеет непрерывно рецидивирующее течение, когда сложно достичь полной ремиссии. Сохранение остаточных элементов сыпи не препятствует проведению вакцинации. В таком случае за 3-4 дня до и 5-7 дней после вакцинации назначаются антигистаминные препараты в возрастной дозировке и проводится необходимое местное лечение (в том числе гормональными кремами и мазями), кроме использования препарата из группы топических ингибиторов кальциневрина – Такролимуса (Протопик). Из-за потенциального риска снижения эффективности, вакцинация проводится до начала использования данного препарата, либо через 14 (для инактивированных вакцин) или 28 дней (для живых вакцина) после завершения курса лечения. Для другого препарата этой же группы – Пимекролимуса (Элидел) – подобных ограничений нет. Не рекомендуется только его применение в области инъекции вакцины, в том числе при развитии местной поствакцинальной реакции, также из-за потенциального риска снижения эффективности вакцинации.
Пищевая аллергия.
Бронхиальная астма.
Бронхиальная астма – это хроническое воспалительное заболевание органов дыхание, основным механизмом которого является повышенная реактивность бронхов, т.е. их чувствительность для различных факторов внешней среды, как аллергенов (домашней пыли, животных, плесени, пыльцы растений), так и неспецифической природы (табачный дым, острые респираторные вирусные инфекции и др.).
Бронхиальная астма может иметь различную тяжесть течения — от единичных приступов в течение года до ежедневных дневных и ночных приступов, влияющих на физическую активность, сон и в целом значительно снижающих качество жизни.
Вакцинация людей, страдающих бронхиальной астмой, проводится в период ремиссии на протяжении как минимум 1 месяца. При этом ремиссия может достигаться самостоятельно или на фоне проводимой базисной терапии (местными глюкокортикостероидами, препаратами, содержащими комбинацию глюкокортикостероида и длительно действующего бета-2-агониста, антилейкотриеновыми препаратами и др.). В последнем случае мы говорим о контроле бронхиальной астмы. При этом пациент получает прежнюю базисную терапию или, по заключению лечащего врача, она может быть временно увеличена. Как правило, больным бронхиальной астмой также назначают терапию антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после проведения вакцинации в возрастной дозировке.
Аллергический ринит и аллергический конъюнктивит, сезонная аллергия (поллиноз).
Аллергический ринит и конъюнктивит – это аллергическое воспаление слизистой оболочки носа и конъюнктивы глаза соответственно, обусловленное контактом с причинно-значимым аллергеном.
Симптомы аллергического ринита и конъюнктивита могут проявляться в течение всего года или иметь сезонный характер, связанный с ежегодным цветением растений (деревьев, луговых, сорных трав) и распространением в воздухе спор некоторых плесневых грибов.
При наличии круглогодичного ринита и конъюнктивита, вакцинация проводится в период ремиссии, на фоне терапии антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после вакцинации в возрастной дозировке.
Если же ринит и конъюнктивит имеют сезонный характер, плановые профилактические прививки не выполняются в сезон цветения растений, вызывающих аллергию. В центральной полосе России деревья цветут обычно с середины марта до начала июня, луговые травы – с конца мая по начало августа, сорные травы – с середины июня по начало сентября. Споры плесневых грибов рода Cladosporium и Alternaria присутствуют в воздухе с марта по сентябрь с пиком концентрации в воздухе в июле-августе.
Кроме ринита и конъюнктивита, сезонные обострения также характерны для атопического дерматита и бронхиальной астмы. Плановая вакцинация в период цветения в таком случае также не проводится.
При подозрении на наличие сезонной аллергии, рекомендуется посетить врача аллерголога-иммунолога для проведения необходимого обследования с целью уточнения диагноза, лечения и получения рекомендаций по проведению мероприятий, направленных на ограничение контакта с пыльцой растений и спорами плесневых грибов.
Крапивница и ангионевротический отек (отек Квинке).
Вакцинация и аллергологическое обследование.
Кожные пробы с аллергенами обычно проводятся за 7-10 дней до вакцинации или через 30 дней после вакцинации живыми вакцинами, через 2 недели после вакцинации инактивированными вакцинами, через 8-12 недель после вакцинации БЦЖ, через 14 дней после пробы Манту.
Исследование сыворотки крови на специфические IgE к различным аллергенам может выполняться не зависимо от вакцинации и постановки пробы Манту.
Вакцинация и аллерген-специфическая иммунотерапия (АСИТ).
Плановая вакцинация проводится за 15-30 дней до и через 15-30 дней после введения очередной дозы аллергена.
При планировании АСИТ рекомендуем обсудить вопросы вакцинации и постановки пробы Манту с наблюдающим врачом аллергологом-иммунологом.
Мы отвечаем на интересующие вас вопросы в специальном разделе! Чаще всего это вопросы индивидуального характера в отношении вакцинации, иммунитета и тому подобного.
Источник



