- Чем лечить расчесы у кошки
- Порядок постановки диагноза при кожных проблемах у кошки
- 7 причин расчесов кожи у кошек
- Паразитические насекомые: блохи, власоеды
- Микроскопические клещи: накожные и подкожные
- Пищевая аллергия
- Атопический дерматит
- Грибковые инфекции
- Стресс – причина избыточного груминга
- Онкология: редкая, но возможная причина зуда у пожилых животных
- Лечение расчесов
- Профилактика кожных проблем у кошек
- В шаге от онкологии: предраковые заболевания кожи и слизистых оболочек
- Что такое предрак кожи?
- Какие факторы способствуют трансформации предраковых состояний в рак кожи и слизистых оболочек?
- Облигатные предраки кожи и слизистых оболочек
- Факультативные предраки кожи и слизистых оболочек
- Самые часто встречающиеся предраковые заболевания кожи
- Что такое актинический кератоз?
- Что такое актинический хейлит?
- Что такое папулез бовеноидный?
- Что такое лучевые повреждения кожи?
- Что такое кератоз предраковый? Формы предракового кератоза
- Что такое лейкоплакия?
- Какие родинки обладают меланоопасным потенциалом?
- Что такое атипичные (диспластические) невусы?
- Что такое синдром диспластических невусов?
- Как наблюдать за родинками дома?
- Что такое невус сальных желез?
- Что такое кожный рак in situ?
- Что такое меланоз Дюбрея?
- Методы диагностики предраков кожи и слизистых оболочек
- Как проходит консультация дерматолога?
- Что такое дерматоскопия и цифровая дерматоскопия?
- Как защитить кожу от солнца и развития предрака?
- Какие витамины обладают защитным эффектом?
- Профилактика развития предрака кожи
Чем лечить расчесы у кошки
Содержание
Автор: Шильцова Ольга Сергеевна, практикующий ветеринарный врач, диплом СПбГАВМ от 2011 года
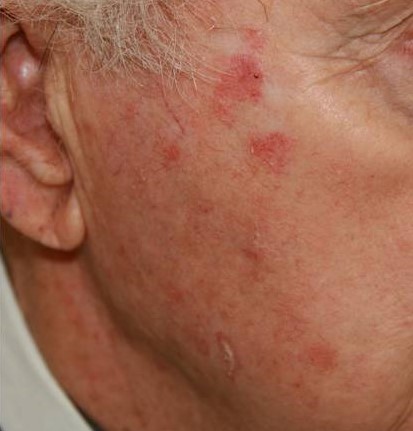
Состояние кожи и шерсти – главный индикатор здоровья у наших питомцев. Задолго до появления других признаков болезни владельцы замечают появление перхоти, тусклую шерсть или расчесы. Если говорить о повреждениях кожи, кошки страдают от них значительно чаще собак – из-за собственных острых когтей и шершавого рогового языка. Расчесы на коже – явный признак зуда у кошки, даже если при владельцах питомец не чешется и старается сохранять невозмутимый вид.
Воспаление кожи, участки облысения, зуд – повод обратиться к ветеринарному дерматологу. Врач выявит причину и назначит лекарства от расчесов у кошки исходя из диагноза.
Порядок постановки диагноза при кожных проблемах у кошки
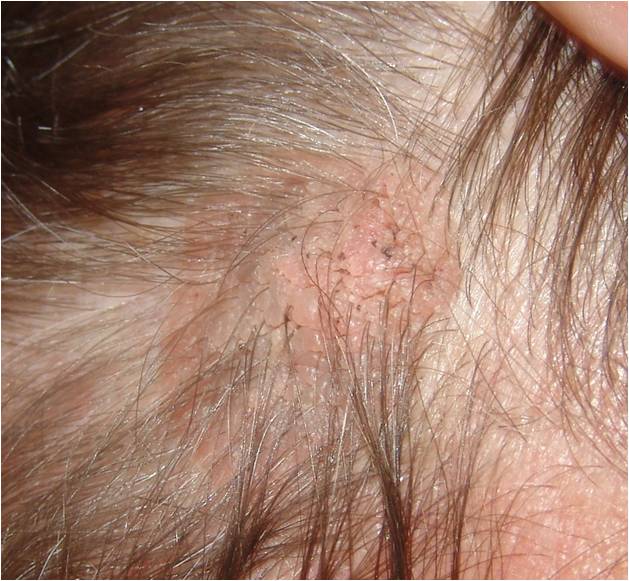
Ветеринарный врач начинает приём издалека – расспрашивает владельца об условиях содержания питомца, о питании, об изменениях в поведении. Только после этого специалист осматривает животное. Сначала доктор оценивает общее состояние кожи и шерсти, обращает внимание на локализацию проблемы. Так, расчесы у кошки около ушей могут указывать на то, что проблема кроется внутри ушной раковины. Сильный зуд вызывает отодектоз – ушная чесотка.
При подозрении на лишай применяют диагностику лампой Вуда. Кожу и шерсть осматривают под ультрафиолетовым светом в абсолютно темном помещении. Некоторые колонии грибка будут светиться ярко-зеленым. Даже если свечения нет, дерматолог может взять посев на грибок.
Глубокие соскобы кожи и их микроскопия нужны для обнаружения подкожных микроскопических клещей при саркоптозе. Но опять-таки, отрицательный соскоб не является достаточным основанием для исключения диагноза.
В целом диагностика в дерматологии сложна именно тем, что большинство диагнозов подтверждается эмпирическим путём – оценивается реакция на терапию. Некоторых наружных паразитов можно увидеть при внимательном осмотре – хейетиеллу, власоедов, блох. Но чаще всего как раз блох обнаружить не удаётся. 90% популяции блох не живет на животном, а находится в окружающей среде. Те блохи, что находятся на кошке, ловко прячутся в густом подшерстке, часто бывают проглочены при вылизывании и выкусывании.
Дерматолог обычно рассказывает, чем обработать расчесы у кошки, а затем начинает исключать причины зуда одну за другой, начиная с самых очевидных. И первая рекомендация всегда – обработка от блох и других наружных паразитов в течение как минимум трёх месяцев.
7 причин расчесов кожи у кошек
Все причины кожного зуда невозможно перечислить в одной статье, поэтому остановимся на самых распространенных.
Паразитические насекомые: блохи, власоеды
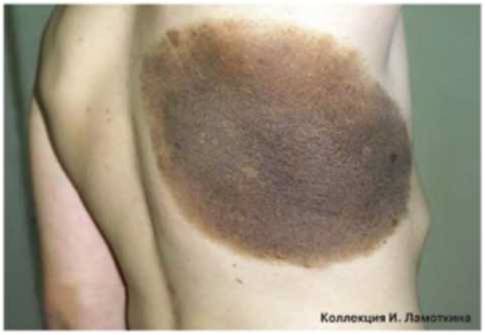
Вопреки всеобщему заблуждению заразиться блохами может даже домашняя кошка, не покидающая пределы квартиры: яйца насекомых попадают в дом на обуви. Именно блошиный аллергический дерматит является самой частой причиной зуда у кошек. Его косвенными признаками могут быть черные точки у питомца на коже – это комочки полупереваренной крови, фекалии блох. На блох указывают расчесы у кошки на задних лапах, особенно с внутренней поверхности, где кожа более тонкая и нежная. Облысение затрагивает живот, бока.
Блошиный аллергический дерматит признан самой частой причиной зуда у кошек во всем мире. При этом заболевании сильный зуд вызывают не сами укусы паразитов (хотя они довольно болезненны), а реакция иммунной системы на слюну блох. У чувствительного животного даже один укус блохи может вызвать каскад воспалительных реакций.
Кошки также могут страдать триходектозом, вшивостью. Блохи – проблема в основном летнего сезона, а вши, наоборот, активнее в холодное время года. Диагноз установить проще, чем при блошиной инвазии: 100% популяции власоедов живёт на животном, а их яйца прочно прикрепляются к шерсти. Мелких насекомых видно под лупой и даже невооруженным взглядом.
Существует много эффективных препаратов от блох и других паразитических насекомых, но может понадобится несколько месяцев на то, чтобы полностью избавиться от паразитов в окружающей среде. Обрабатывать от блох нужно одновременно всех животных в доме, стирать лежанки и регулярно пылесосить квартиру.
Микроскопические клещи: накожные и подкожные
Второй частой причиной зуда у кошек являются паразитические клещи. Если расчесы на спине у кошки сопровождаются обильным образованием перхоти на коже, это повод заподозрить хейетиллез. Хейетиеллы – крошечные накожные клещи, обнаружить которых можно с помощью микроскопии соскоба или скотч-теста.
Гораздо труднее поставить диагноз, если колонии клещей расположены в толще кожи, как при саркоптозе или нотоэдрозе. Поводом заподозрить чесотку являются расчесы у кошки на морде, залысины, образование грубых корок и струпьев на коже. Саркоптес часто селится в области надбровных дуг и носа, поэтому одним из характерных признаков инвазии являются расчесы у кошки над глазом. Обнаружить клеща можно только с помощью глубоких, до крови, соскобов и их дальнейшей микроскопии.
Причиной ушной чесотки (отодектоз) также являются клещи. При поражении ушей кошка трясет головой, может наклонять её набок. Питомец будет стараться почесать уши задними лапами.
При подозрении на любых микроскопических клещей часто применяется «пробная терапия» – последовательная обработка животного эффективными средствами от клещей. Это связано, в том числе, с тем, что глубокие соскобы кожи – болезненная манипуляция без гарантий, что удастся обнаружить паразитов на данном участке. Большинство владельцев предпочитает раз в месяц наносить на холку питомцу капли, чем раз за разом пытаться «поймать» подкожных клещей в соскобе. Одним из препаратов с доказанной эффективностью при саркоптозе является «Стронгхолд» на основе селамектина.
Пищевая аллергия
Если кошка получает регулярную обработку от паразитов, причиной зуда может быть пищевая аллергия. Парадокс в том, что аллергическая реакция возникает чаще всего не на новый «экзотический» продукт, а на тот, что кошка ест постоянно. Поставить диагноз в случае аллергии на пищу очень сложно. Врач назначает длительную исключающую диету – кошке дают продукты, которые она не употребляла ранее.
Атопический дерматит
У некоторых животных аллергию вызывает не компонент пищи, а вещества в окружающей среде (пыль, перхоть других животных и человека, плесень, пыльца). Это состояние связано с нарушениями барьерных свойств кожи и с трудом поддается лечению. Заболевание носит наследственный характер.
Коты и кошки с атопией подвержены контактному дерматиту, поэтому для защиты их от наружных паразитов в теплое время года нельзя использовать ошейники от блох. Предпочтение отдают препаратам в форме спот-он, таким как капли на холку «Стронгхолд».
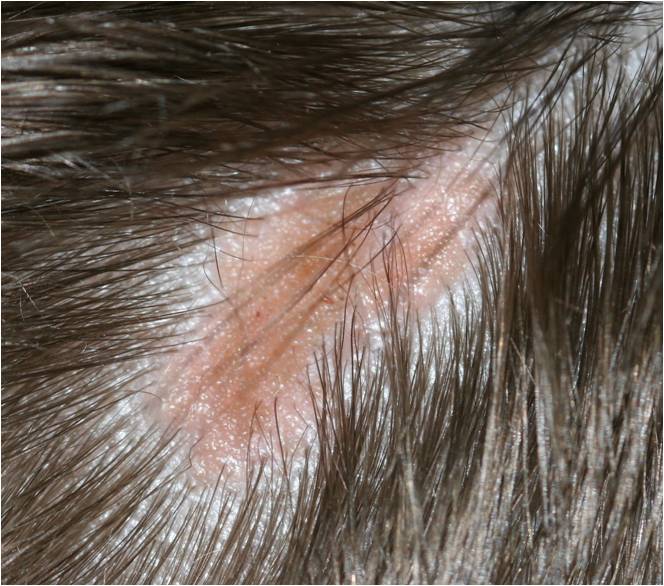
Грибковые инфекции
Одной из причин кожного зуда являются дерматомикозы – грибковые инфекции. Лишай чаще встречается у котят или ослабленных животных, но сбрасывать вероятность заражения им нельзя – ведь грибок может передаваться и человеку. Спорам грибка проще проникнуть через поврежденную кожу, поэтому расчесы у кота, вызванные блохами или аллергией, могут стать воротами для инфекции.
Характерный признак лишая – это безволосые участки с шелушащейся кожей. При этом кошка может не испытывать сильного зуда.
Стресс – причина избыточного груминга
Психогенная алопеция встречается по-настоящему редко, поэтому такой диагноз предполагают только после того, как исключены все прочие возможные причины зуда. В стрессовой ситуации кошки стараются успокоиться с помощью груминга, и порой вылизывают себя до залысин и воспаленных корок.
Сильный стресс кошки испытывают при переезде, появлении новых питомцев или членов семьи, при жестоком обращении с ними или в неестественных условиях содержания. Прежде чем назначать питомцу успокоительные средства ветеринарный врач обращает внимание владельцев именно на среду обитания кошки.
Онкология: редкая, но возможная причина зуда у пожилых животных
Если поражения кожи у кошки не поддаются лечению, а все возможные диагнозы исключены, дерматолог может настаивать на биопсии. Гистологическое исследование – единственный способ подтвердить или исключить лимфому кожи – смертельно опасное злокачественное заболевание.
Лечение расчесов
В первую очередь надо убрать причину возникновения кожного зуда. Чем лечить расчесы у кошек на шее и других областях тела вам скажет любой ветеринар: начать придётся с противопаразитарной обработки. Пользоваться следует современными средствами – они эффективны и безопасны. Нельзя мыть кошек при подозрении на инвазию блох – это сильный стресс для кошек, а избавиться от паразитов купание не поможет. Если смыть естественный жировой слой с кожи, это помешает усвоиться каплям на холку, а именно капли назначает большинство ветеринарных врачей для лечения паразитозов. Это безболезненно для кошки и удобно для владельцев.
Капли на спиртовой основе, такие как «Стронгхолд» впитываются и выветриваются очень быстро – уже через два часа можно гладить кошку по шерсти. Это особенно важно, если в доме есть дети. «Стронгхолд» удобен и широким диапазоном по массе. Если нет возможности взвесить питомца в ветеринарной клинике – капли для кошек массой 2,6-7,5 кг подходят для большинства взрослых животных.
После регулярной обработки каплями от блох и клещей можно переходить к дальнейшей диагностике – например, исключающей диете для обнаружения пищевой аллергии.
Иногда требуется длительное время для проведения исследований и устранения проблемы, а остановить мучительный процесс зуда нужно как можно раньше. Тогда применяют противозудную терапию.
Часто владельцы интересуются, чем помазать расчесы у кошки для скорейшего их заживления. Выбор мази зависит от того, не наслоилась ли вторичная бактериальная инфекция после повреждения кожи. Можно использовать комплексные мази с противозудным, противогрибковым и антибактериальным действием. Но если расчесы на спине у кошки, придется надеть на питомца воротник, чтобы исключить слизывание препарата.
Заживлению кожи способствуют Омега-3 жирные кислоты, витамины группы В (пивные дрожжи) и микроэлементы, такие как сера и цинк. В рацион кошек на натуральном питании добавляют рыбий жир, пивные дрожжи или специальные витаминно-минеральные комплексы для кожи и шерсти. Если кошка ест промышленный корм, то достаточно перейти на специальную диету для лечения дерматитов.
Профилактика кожных проблем у кошек
Регулярная обработка от наружных и внутренних паразитов – обязательное условие для профилактики заболеваний у кошек. В теплое время года особенно важно обеспечить защиту питомца от блох и клещей, а в некоторых случаях (теплый климат, контакт с бродячими животными и т.д.) обработка должна быть круглогодичной. Использовать нужно безопасные средства, на которые у кошки нет аллергии, а перед обработкой взвешивать животных.
Здоровые ухоженные питомцы редко заражаются грибковыми инфекциями. Поэтому важны условия содержания. Кроме защиты от внешних паразитов, кошка должна регулярно получать глистогонное, своевременно проходить вакцинацию, а для пожилых животных актуальна и ежегодная диспансеризация со сдачей анализов крови.
Сбалансированное полноценное кормление также способствует поддержанию здоровья кожи и шерсти, независимо от того, предпочитаете вы натуральное питание или промышленные корма. Здоровая кошка должна «лосниться» на вид, не страдать от круглогодичной линьки, колтунов или перхоти.
Некоторые заболевания, такие как аутоиммунные поражения или аллергические реакции, невозможно предугадать и предотвратить. В этом случае владелец может сделать только одно – своевременно обратиться к узкому специалисту при появлении у кошки расчесов и других кожных проблем.
Источник
В шаге от онкологии: предраковые заболевания кожи и слизистых оболочек
Что такое предрак кожи?
Предрак кожи – это предопухолевое состояние кожи, на фоне которого возможно развитие злокачественного новообразования. Его диагностикой и лечением занимаются такие специалисты, как дерматологи, дерматовенерологи, хирурги и онкологи.
Предраковые состояния делятся на два типа: факультативные и облигатные. Факультативные обладают низким риском трансформации в рак кожи – перерождение в опухоль происходит менее чем в 6 % случаев. Облигатные состояния обладают более высоким риском – трансформация происходит в более чем 10 % случаев.
Какие факторы способствуют трансформации предраковых состояний в рак кожи и слизистых оболочек?
По отношению к организму человека эти факторы можно разделить на внешние и внутренние.
Внешние факторы:
- посещение солярия;
- избыточное пребывание под солнечным/ультрафиолетовым облучением;
- получение солнечных ожогов;
- длительное контактирование с химическими веществами (красителями, ядохимикатами, мышьяком, производными от нефти, каменного угля);
- температурные факторы (обморожение, обветривание, ожоги);
- получение частых или постоянных механических травм (раздражение);
- пребывание в зоне ионизирующего излучения (рентген, радиация);
- психоэмоциональный хронический стресс.
Внутренние факторы:
- иммунодефицит, иммуносупрессивная терапия, аутоиммунные заболевания;
- случаи злокачественных новообразований кожи в семье (наследственность);
- повышенная чувствительность к УФО, фотоповреждение;
- вирус папилломы человека (ВПЧ) высокого онкогенного риска (16, 18, 31, 33, 35, 39, 45, 49, 51, 52, 56, 58, 59, 68 типы);
- употребление алкоголя и курение;
- возраст (60-80 лет), возрастные изменения кожи, некоторые хронические воспалительные и профессиональные заболевания кожи;
- рак кожи ранее перенесенный;
- отсутствие своевременного лечения доброкачественных и предраковых патологий кожи.
Облигатные предраки кожи и слизистых оболочек
К облигатным предраковым состояниям, т.е. предракам с высоким риском трансформации в злокачественное новообразование (>10% случаев) относят:
- актинический кератоз (хейлит), кожный рог;
- старческий (сенильный) кератоз;
- хроническое фотоповреждение кожи: неравномерная пигментация кожи (пойкилодермия), солнечное лентиго, себорейный кератоз, лентиго на губах, ромбовидная кожа на задней поверхности шеи, актинический кератоз, каплевидный гипомеланоз, крапчатая пигментация, телеангиоэктазии, множественные венозные ангиомы;
- истинная лейкоплакия;
- пигментная ксеродерма (генетическое заболевание, при котором наблюдается повышенная чувствительность и непереносимость ультрафиолетового излучения);
- вирусные заболевания, связанные с ВПЧ высокого онкогенного риска;
- доброкачественные опухоли с меланоопасным потенциалом: атипичные меланоцитарные (диспластические) невусы и гигантские врожденные меланоцитарные невусы;
- пороки развития придатков кожи: невус сальных желез Ядассона.
Факультативные предраки кожи и слизистых оболочек
К факультативным предраковым состояниям, т.е. предракам низкого риска( Предраковые заболевания кожи и слизистых оболочек
В зависимости от вида провоцирующего фактора и локализации выделяют:
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ КОЖИ ВИРУСНОЙ ЭТИОЛОГИИ
- бородавчатая дисплазия эпидермиса (эпидермодисплазия верруциформная Левандовского-Лутца);
- папулез бовеноидный, гигантская кондилома Бушке-Левенштейна.
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ КОЖИ, КОТОРЫЕ ОБУСЛОВЛЕНЫ ВРОЖДЕННОЙ ПОВЫШЕННОЙ ЧУВСТВИТЕЛЬНОСТЬЮ К УЛЬТРАФИОЛЕТУ
- кератоз актинический;
- ксеродерма пигментная.
ЛУЧЕВЫЕ ПОВРЕЖДЕНИЯ КОЖИ, ВСЛЕДСТВИЕ КОТОРЫХ МОГУТ ВОЗНИКАТЬ ПРЕДРАКОВЫЕ И РАКОВЫЕ ПОРАЖЕНИЯ КОЖНОГО ПОКРОВА
- ранние лучевые повреждения кожи (острый лучевой дерматит);
- поздние лучевые повреждения кожи (хронический лучевой дерматит).
КЕРАТОЗЫ ПРЕДРАКОВЫЕ
- кератозы мышьяковый, дегтярный, термический;
- кератоз вследствие ПУВА-терапии (PUVA therapy);
- кератозы, возникающие на рубцах;
- кератозы реактивные (на фоне хронических дерматозов).
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ ГУБ И СЛИЗИСТЫХ ОБОЛОЧЕК
- хейлит актинический хронический;
- хейлит абразивный преканкрозный Манганотти;
- хронические язвы слизистой полости рта;
- хроническая трещина губы;
- лейкоплакия (курильщиков, плоская, веррукозная, эрозивно-язвенная, эритролейкоплакия);
- эритроплакия (эритроплазия).
ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ С МЕЛАНООПАСНЫМ ПОТЕНЦИАЛОМ
- невусы меланоцитарные врожденные (мелкие, средние, гигантские);
- невусы меланоцитарные приобретенные клинически атипичные (диспластические).
Самые часто встречающиеся предраковые заболевания кожи
Рассмотрим подробнее самые частые и представляющие наибольшую актуальность предраковые состояния кожи и слизистых оболочек, а также расскажем о методах их лечения.
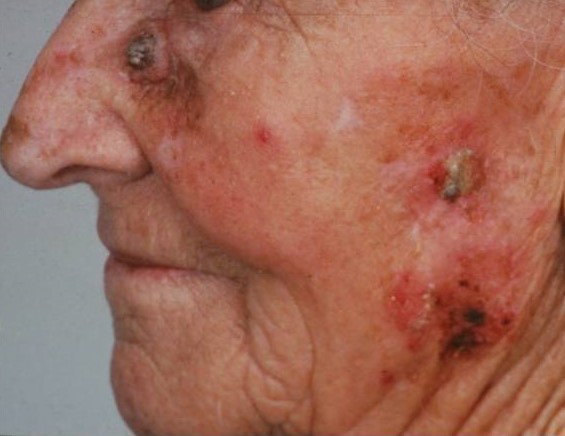
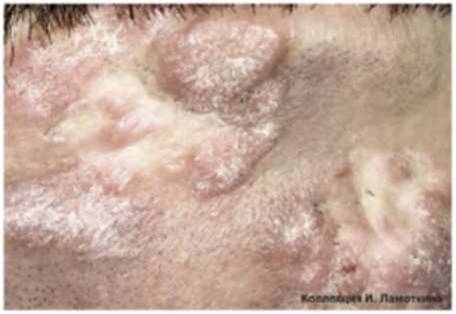
Что такое актинический кератоз?
Это заболевание обусловлено врожденной повышенной чувствительностью к ультрафиолету и является одним из самых часто втречаемых предраковых состояний.
Актинический или «солнечный» кератоз возникает в результате постоянного или периодического повреждения кожи солнечным излучением на протяжении длительного времени (несколько лет).
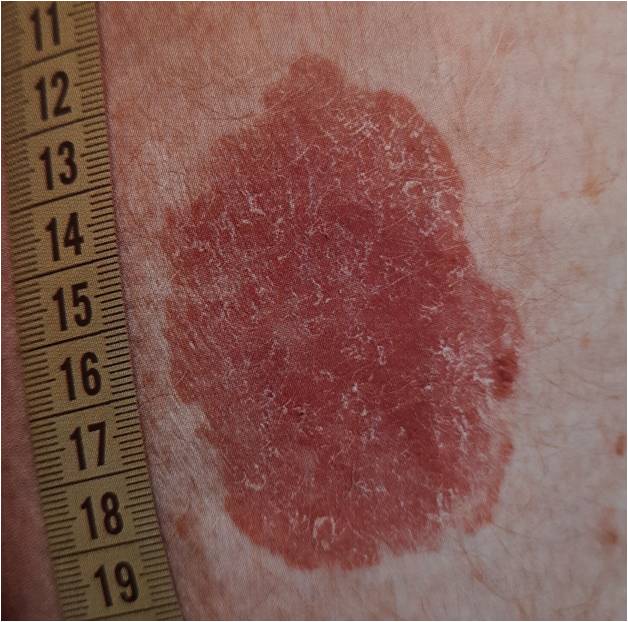
Очаги актинического кератоза обычно представляют собой шероховатые пятна на открытых участках кожи, например, на голове и лице. Особенно часто патология встречается у пожилых людей: у лиц старше 50 лет распространенность заболевания составляет до 60%.
Высыпания актинического кератоза могут появиться и в более раннем возрасте, например, у людей, которые часто загорают или работают на открытом воздухе (моряк, строитель, фермер и др. профессии).
В группе риска также светлокожие люди, а особенно с голубыми/зелеными глазами и светлыми или рыжими волосами. У этих людей в коже содержится меньше защитного пигмента, она более восприимчива к солнечным ожогам и фотоповреждениям.
Актинический кератоз часто наблюдается у людей с иммуносупрессией, и особенно у следующих категорий пациентов:
- онкопациенты, проходящие химиотерапию;
- пациенты, которые принимают лекарства, подавляющие иммунную систему (например, лекарственная терапия ревматоидного артрита);
- люди, которые перенесли пересадку органа/органов;
- ВИЧ-инфицированные пациенты.
Сами по себе очаги актинического кератоза неопасны, но чем больше количество очагов, тем выше риск перерождения в плоскоклеточный рак. Так, при множественных очагах (более 20 единиц) риск возрастает до 20 %.
Диагностику и лечение актинического кератоза проводит врач-дерматолог (дерматовенеролог). Для профилактики и лечения применяются витамины А, Е, В3 (никотинамид) и солнцезащитные средства с максимальными факторами защиты. Рекомендуется применение аптечных увлажняющих кремов-эмолентов. Выбор метода лечения зависит от нескольких факторов: количество очагов, их локализация, размер и толщина, площадь поражения и общее состояние здоровья пациента. В качестве лечения возможно наружное применение мазей (третиноин, имиквимод, диклофенак, 5-фторурацил), криодеструкция очагов с помощью жидкого азота, уделание лазером, фотодинамическая терапия, хирургические методы и др. При наличии «подозрительных» клинических и дерматоскопических признаков выполняется биопсия с гистологическим исследованием для ранней диагностики плоскоклеточного рака и своевременного лечения у врача онкологического профиля.
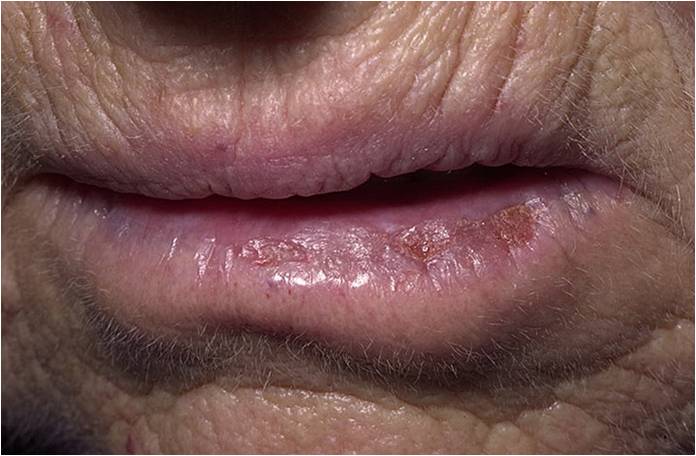
Что такое актинический хейлит?
Вариантом актинического кератоза на красной кайме губ является актинический хейлит. При этом трансформация актинического хейлита в плоскоклеточный рак данной локализации является более опасной, так как примерно в 11 % случаев наблюдаются отдаленные метастазы. Поэтому актинический хейлит требует своевременной диагностики и лечения, а для профилактики необходимо регулярное применение солнцезащитных средств для губ.
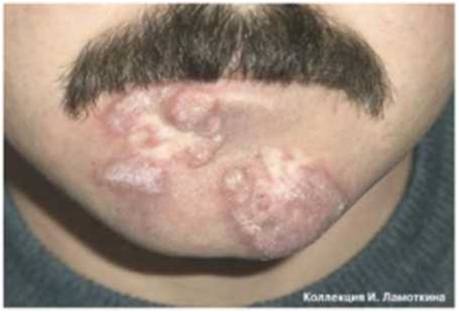
Что такое папулез бовеноидный?
Из предраковых состояний кожи, обусловленных вирусным поражением, наиболее актуален бовеноидный папулез.
В развитии болезни принимают участи вирусы папилломы человека высокого онкогенного риска 16, 18, 31, 33 типов. Таким образом, бовеноидный папулез является облигатным предраком, то есть существует более высокий риск возникновения онкологического заболевания. Следует отметить, что эти же типы ВПЧ являются причиной остроконечных кондилом (или аногенитальных бородавок) – заболевания, передающегося преимущественно половым путем. Поэтому можно иногда наблюдать одновременно очаги бовеноидного папулеза и кондиломы.
Проявляется бовеноидный папулез узелково-пятнистыми высыпаниями преимущественно на головке полового члена у мужчин и на вульве у женщин.
Диагностику и лечение бовеноидного папулеза проводит врач- дерматолог (дерматовенеролог) и врач-гинеколог. Рекомендуются все меры профилактики инфекций, передаваемых преимущественно половым путем, своевременное комплексное лечение аногенитальных бородавок с устранением ВПЧ у всех половых партнеров.
Для профилактики используется вакцинация от онкогенных типов ВПЧ (вакцины «Гардасил» и «Церварикс»), раствор аммония глицирризинат. В лечении применяются 5-фторурациловая, проспидиновая мази, криодеструкция, лазерное удаление, химическая деструкция (солкодерм, кондилин).
Подробнее о прививках от вируса папилломы человека можно прочитать здесь.
Что такое лучевые повреждения кожи?
Это поражения кожного покрова, возникающие под воздействием ионизирующего излучения: рентгеновского, электронного и гамма-излучения. Облучение может быть терапевтическим, например, лучевая терапия опухолей, аварийным (т.е. случайным) или профессиональным (например, у рентгенологов).
Специалисты разделяют лучевые повреждения кожи на два типа: ранние и поздние. Между ними существует промежуточный период, он начинается через 6-12 месяцев после завершения ранней лучевой реакции и длится от нескольких месяцев до многих лет.
Ранние лучевые повреждения
Это изменения кожного покрова, которые развиваются во время облучения кожи и в первые 3 месяца после воздействия. К ним относятся лучевые дерматиты: эритематозный, сухой, буллезный, а также острая лучевая язва. В зависимости от тяжести радиационного поражения выделяют три степени лучевого повреждения кожных покровов.
При первой степени возникает эритематозный (эритема – краснота) или сухой дерматит. При второй степени появляется буллезный (влажный) дерматит. При третьей степени развивается острая лучевая язва.
Появление эритематозного и сухого дерматитов является допустимой лучевой реакцией кожи. Как правило, это не приводит к развитию поздних осложнений. На месте буллезного (влажного) дерматита нередко могут возникнуть поздние лучевые повреждения.
Наиболее сложным является лечение острой лучевой язвы, после которой также развиваются поздние лучевые повреждения.
Поздние лучевые повреждения кожи
К поздним лучевым повреждениям кожи относят атрофию (истончение), фиброз (болезненное уплотнение), кератоз (разрастание), язвы, доброкачественные, а также злокачественные опухоли кожного покрова.
На фоне поздних лучевых изменений кожи ЗНО появляются в промежутке от 5 до 26 лет после лучевой терапии.
Диагностику и лечение таких повреждений проводят врач-дерматолог (дерматовенеролог), врач-онколог и врач-хирург.
При атрофии, фиброзе необходим тщательный уход за пораженной кожей, исключение контакта с раздражающими агентами и солнцем. Применяются жирные, питательные кремы с витаминами. При воспалительной реакции в очаге поражения применяют кортикостероидные мази.
При лучевом кератозеприменяются 5-фторурациловая, проспидиновая мази, криодеструкция, лазерное удаление, хирургическое иссечение.
При развитии хронических лучевых язв проводится иссечение с последующей кожной пластикой.
Кроме того, применяются методы лечение, направленные на стимуляцию процессов регенерации тканей (заживления).
Что такое кератоз предраковый? Формы предракового кератоза
Кератоз – состояние (заболевание) кожи, которое характеризуется утолщением рогового слоя. Кератозы преимущественно относятся к факультативным предраковым состояниям, т.е. низкого онкориска.
- кератоз термический – в результате длительного, чаще профессионального (повар, кузнец и др.), воздействия инфракрасного облучения (обогреватели, печи и т.д.);
- кератоз мышьяковый – после длительного приема лекарств, содержащих мышьяк или при работе с подобными веществами;
- кератоз дегтярный – в результате длительного, чаще профессионального контакта с каменноугольным дегтем, сажей, тяжелыми минеральными маслами, смолой, парафином;
- кератоз вследствие ПУВА-терапии – в результате неоднократного применения ПУВА-терапии (псорален + UVA) при лечении хронических дерматозов;
- кератозы, возникающие на рубцах – развиваются в длительно существующих рубцах (после ожогов, обморожений, травм, остеомиелита и др.);
- кератозы реактивные – на фоне длительно протекающих хронических пролиферативных воспалительных заболеваний кожи (глубокие микозы и пиодермии, гнойный гидраденит, дискоидная и туберкулезная волчанка, остеомиелит, вульгарная пузырчатка, склероатрофический лихен и др.)
Диагностику и лечение кератозов предраковых проводят врач-дерматолог (дерматовенеролог) и врач-хирург.
Удаляют кератозы с помощью СО2- лазера, иссечения, криодеструкции жидким азотом. Необходима симптоматическая терапия заболевания кожи, которое предшествует развитию реактивных кератозов.
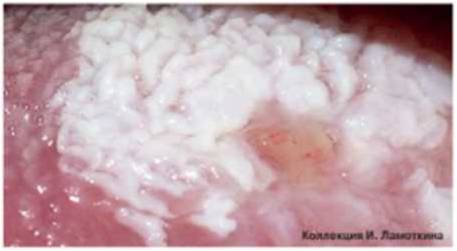
Что такое лейкоплакия?
Из предраковых поражений губ и слизистых оболочек наибольшую актуальность представляет лейкоплакия(лейкокератоз). В основе ее лежит патологическое усиление ороговения слоев плоского эпителия, которые в норме не ороговевают. Развивается под действием экзогенных раздражителей (курение, алкоголь, трение зубных протезов и др.), ВПЧ 11 и 16 типов. Лейкоплакия относится к облигатным предракам, т.е. высокого онкориска.
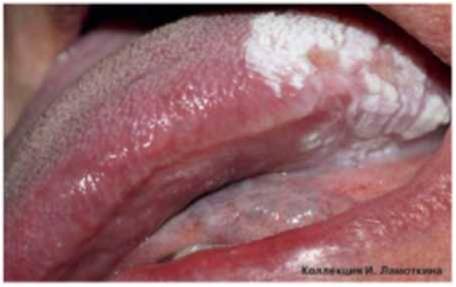
Может возникать в полости рта, на красной кайме губ, головке полового члена и крайней плоти, вульве и половых губах, слизистой шейки матки, мочеиспускательного канала и мочевого пузыря.
Формы лейкоплакии
Истинную лейкоплакию разделяют на гомогенную и негомогенную или эритролейкоплакию. Гомогенная лейкоплакия – преимущественно белое, плоское, однородное образование. Имеет единообразное строение по всей поверхности. Негомогенная лейкоплакия представляет собой чередование белых и красных участков (эритролейкоплакия), которые могут быть неравномерными и плоскими, узловыми (крапчатыми), изъязвлёнными или веррукозными. Предполагается, что при негомогенных оральных лейкоплакиях риск озлокачествлевания клеток в 4-5 раз выше, чем при гомогенных.
Истинную лейкоплакию необходимо отличать от ложной, развивающейся при красной волчанке, красном плоском лишае и других болезнях и синдромах. Кроме того, не относятся к предракам и мягкая лейкоплакия и белый губчатый невус Кеннона.
Лейкоплакия курильщиков развивается у заядлых потребителей табака, особенно курящих трубки. Плоская лейкоплакия является начальной формой поражения. Лейкоплакия веррукозная характеризуется бородавчатыми разрастаниями, эрозивно-язвенная – поражением в виде дефектов слизистой оболочки (эрозий) и язв. Эритроплакия характеризуется фиксированными красными пятнами у злостных потребителей табака и крепкого алкоголя.
Среди всех предраковых поражений полости рта оральная эритроплакия имеет наибольший риск злокачественной трансформации. Кроме того, эритроплакия часто наблюдается вместе с лейкоплакией, такое состояние называется эритролейкоплакией. Данное поражение слизистой с высокой вероятностью уже включает или в скором времени превратиться в злокачественное новообразование.
Как выявляется и лечится лейкоплакия?
Диагностику и лечение предраковых поражений губ и слизистых оболочек проводят врачи дерматологического, стоматологического, онкологического и хирургического профиля.
В лечении применяются отказ от курения, крепкого алкоголя, острых и горячих блюд, устранение травмирующих факторов и патологии ЖКТ. Применяются витамины А, Е, группы В, ферментные препараты и системные ретиноиды (изотретиноин).
Для удаления применяются хирургическое иссечение, СО2- лазер, электроэксцизия, криодеструкция жидким азотом.
Для раннего выявления поражений слизистой полости рта при осмотре стоматолога используется люминесцентная стоматоскопия, которой оснащенырайонные стоматологические поликлиникив Санкт-Петербурге и она входит в программу ОМС.
В основе исследования заложен принцип разного свечения особой длины волны («зеленый свет») здоровой слизистой оболочки и измененной предраком, либо пораженной раком.
Если у пациента во рту «высветилось» что-то подозрительное, стоматолог направляет его в городской/областной кабинет специализированной диагностики, где хирург-онколог проводит биопсию, цитологию, другие обследования. При подтверждении рака пациент направляется на лечение в специализированное отделение онкологического профиля.
В НМИЦ онкологии им. Н.Н. Петрова диагностику и лечение злокачественной патологии слизистой полости рта проводят специалисты хирургического отделения опухолей головы и шеи.
Какие родинки обладают меланоопасным потенциалом?
Среди доброкачественных новообразований с меланоопасным потенциалом наибольшую актуальность представляют:
- невусы меланоцитарные врожденные;
- невусы меланоцитарные приобретенные атипичные (диспластические).
Невусы меланоцитарные врожденные подразделяются на мелкие – размерами до 1,5 см, риск развития меланомы – от 1 до 5 %; средние – размерами от 1,5 до 20 см, риск развития меланомы – от 1 до 6,3 %: рекомендуется наблюдение у дерматолога и хирургическое иссечение с гистологическим исследованием при выявлении изменений.
Рекомендуется наблюдение у дерматовенеролога 1 раз в 3-6 месяцев – дерматоскопия каждого элемента на коже и фотодокументирование (картирование) неравномерных родинок для наблюдения в следующих случаях:
- наличие меланомы у кого-то из близких родственников (родители, дети, родные братья и сестры);
- иммуносупрессия – угнетение иммунитета при приеме лекарств или ввиду болезни;
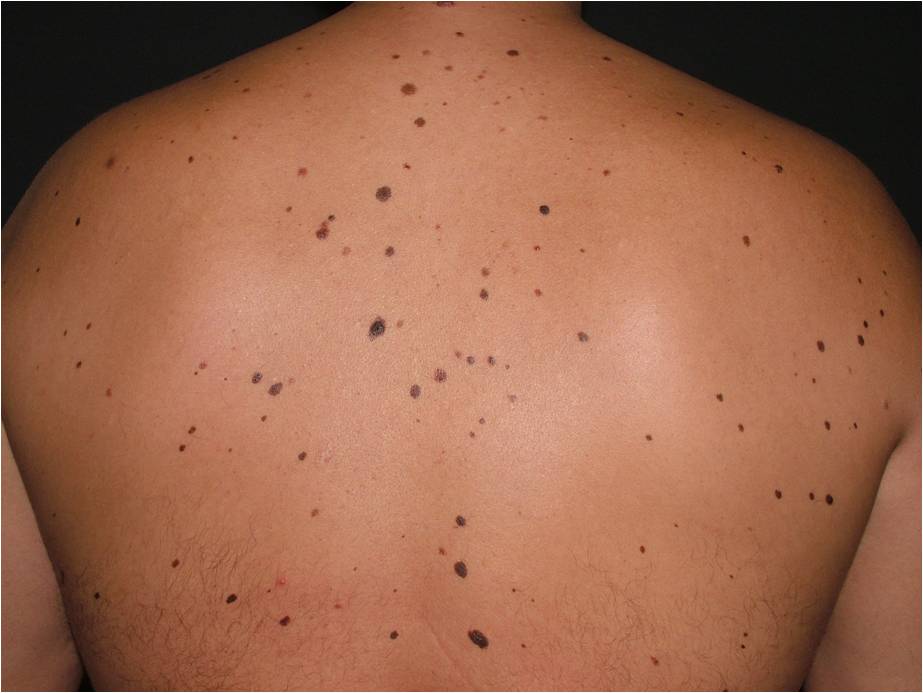
- наличие 100 и более родинок (более 11 родинок на одном предплечье);
- наличие 5 и более клинически атипичных (диспластических) невусов;
- перенесенная раннее онкология кожи.
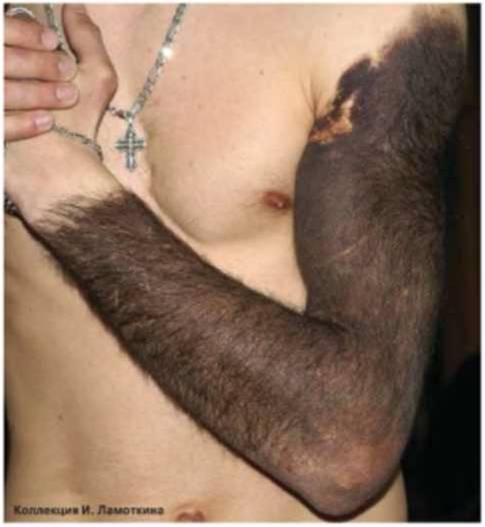
Гигантские невусы имеют размер более 20 см или 5 % и более площади поверхности тела, риск развития меланомы – от 6,3 % до 33,3 %.
Гигантские врожденные невусы целесообразно удалять как можно раньше, так как высок риск развития меланомы даже в первые 3-5 лет жизни пациента. Лечение осуществляют у хирурга-онколога с помощью иссечения и пластической коррекции.
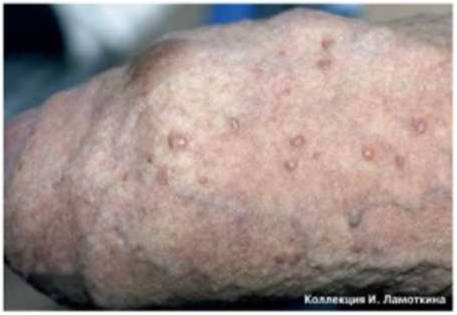
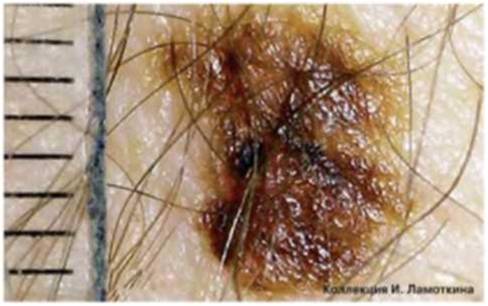
Что такое атипичные (диспластические) невусы?
Атипичный или диспластический или атипический невус – это приобретенное пигментное образование, вариант доброкачественных меланоцитарных невусов, обладающий следующими характеристиками:
- неровный край и/или асимметричная форма;
- размер, как правило, более 6 мм;
- цвет коричневый,чёрный, красный одновременно;
- центральная часть может быть приподнята, периферическая – плоская как у яичницы-глазуньи, либо весь плоский.
Различают единичные ( 5) диспластические невусы. Также выделяют наследственный и ненаследственный вариант.
Окончательный диагноз «диспластический невус» устанавливается только после гистологического исследования. Таким образом, далеко не все родинки, внешне похожие на диспластические, окажутся таковыми после удаления и исследования. В структуре диспластического невуса – лентигиозная меланоцитарная дисплазия 1, 2, 3 степеней.
Диспластические невусы не всегда перерождаются в онкологчиеское заболевание. На фоне диспластических невусов меланома кожи развивается лишь в 9 % случаев.
Большинство из них со временем уменьшаются или разрешаются, или трансформируются вовнутридермальные меланоцитарные невусы (Ламоткин И.А., 2017).
Необходимо исключить травмирование родинок (скрабы, пилинги, массаж, цепочки, косметические чистки, частое расчесывание, эпиляции и др.)
Показано наблюдение дерматолога с дерматоскопией и фотофиксацией невусов 1 раз в 6 месяцев, хирургическое иссечение изменяющихся или подозрительных невусов.
Что такое синдром диспластических невусов?
Невусный диспластический синдром или FAMMМ – синдром фамильной (семейной) атипичной множественной меланомы. Он диагностируется, если у пациента множественные (>50) меланоцитарные невусы, среди которых есть атипичные (диспластические) и имеется случай меланомы у родственников 1-2 степени.
Развитие меланомы отмечается в 35 % случаев у пациентов с FAMMМ синдромом. При FAMMМ синдроме рекомендуетсянаблюдение онколога, дерматолога, офтальмолога 1 раз в 3 месяца.
Как наблюдать за родинками дома?
При наблюдении за родинками дома необходимо обратиться к дерматологу, если в родинке сочетаются или появляются следующие симптомы:
- A (asymmetry) – асимметрия (одна половина образования не похожа на другую);
- B (border) – неровные границы (форма образования причудливая и напоминает очертания страны на контурной карте);
- C (color) – неравномерная окраска (разные части образования имеют разное окрашивание от 2 до 6 цветов);
- D (diameter) – крупный размер, более 6 мм;
- E (evolving) – наличие изменений (любых, быстрых, неестественных, в отличие от других родинок);
- Травма, воспаление, кровоточивость родинки также требует обращения к дерматологу и проведения дерматоскопии.
Что такое невус сальных желез?
Невус сальных желез Ядассона – это врожденный порок развития, доброкачественная опухоль, представленная измененными сальными железами и волосяными фолликулами.
Локализуется на волосистой части головы и лице. Внешне имеет вид лишенной волос бляшки желто-розового цвета овальной или неправильной формы с бородавчатой поверхностью.
У 10 % пациентов на месте невуса развивается рак. Высокий риск злокачественного перерождения сального невуса является показанием для его удаления.
Рекомендуется хирургическое иссечение в пубертатном периоде, наблюдение дерматолога, хирургическое иссечение при наличии изменений.
CО2-лазер, электрокоагуляция и криодеструкция применяются для удаления очагов небольшой площади без признаков озлокачествления.
Что такое кожный рак in situ?
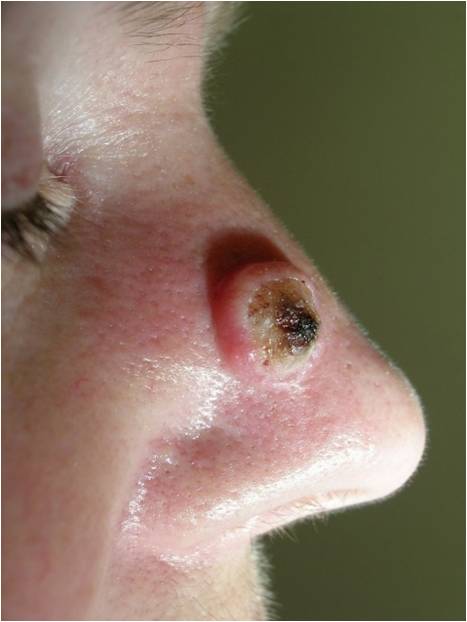
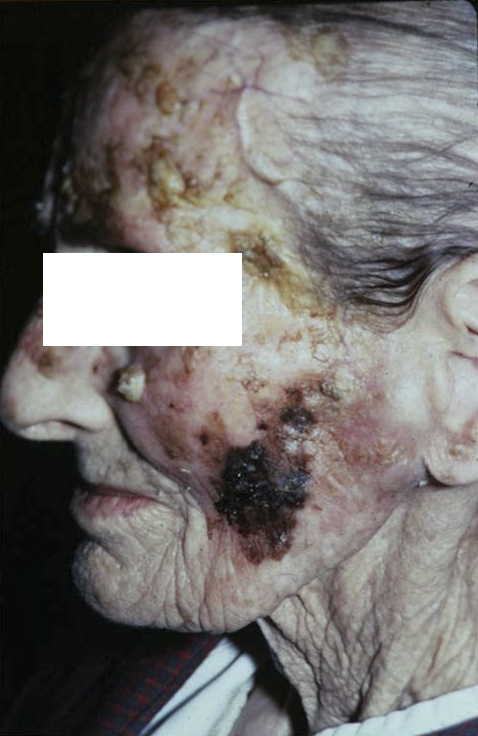
Это особая форма кожного рака (рак in situ), т.е. локальный внутриэпителиальный прединвазивный злокачественный процесс, не выходящий за пределы кожи. Наибольшую актуальность из таких процессов представляет болезнь Боуэна, эритроплазия Кейра, кератоакантома и меланоз Дюбрея (злокачественное лентиго), которые ранее относили к предраковым заболеваниям.
По современным представлениям болезнь Боуэна – это внутрикожный неинвазивный плоскоклеточный рак кожи. Эритроплазия Кейра – это болезнь Боуэна на коже половых органов.Кератоакантома или сальный моллюск является высокодифференцированным плоскоклеточным раком.
Диагностика проводится дерматологом и онкологом, а лечение – хирургом-онкологом.
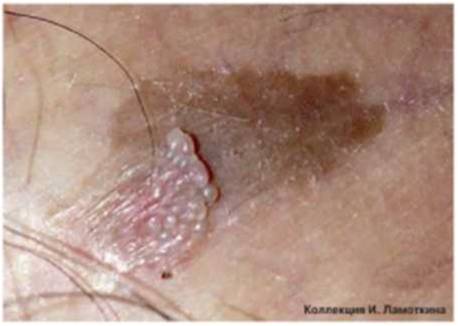
Что такое меланоз Дюбрея?
Меланоз Дюбрея или злокачественное лентиго чаще всего наблюдается на открытых участках кожи у зрелых и пожилых людей. Начинается с маленького коричневого пятна, медленно распространяющегося по периферии. Характерна неравномерная пигментация и усиление пигментации по периферии очага. Является локальным злокачественным процессом, не выходящим за пределы кожи (рак in situ) и характеризуется пролиферацией атипичных меланоцитов в эпидермисе. Отличается медленным ростом и постепенно трансформируется в лентиго-меланому.
Диагностика проводится врачами дерматологического и онкологического профиля. Лечение проводит хирург-онколог. Рекомендуется хирургическое иссечение, СО2-лазерное удаление, применяют близкофокусную рентгенотерапию, фотодинамическую терапию.
Методы диагностики предраков кожи и слизистых оболочек
Для диагностики предраков кожи применяются следующие методы диагностики:
- Осмотр всего кожного покрова и слизистых оболочек (дерматолог, онколог + гинеколог + стоматолог + офтальмолог).
- Дерматоскопия – неинвазивный метод, позволяющий рассматривать микроскопические структуры кожи.
- Ультразвуковоевысокочастотное исследование кожи.
- Биопсия эксцизионная – удаление новообразования в пределах неизмененной кожи.
- Гистологическое исследование – исследование удаленной патологии под микроскопом («золотой стандарт»).
- Конфокальная лазерная сканирующая микроскопия – является прижизненным (in vivo) неинвазивным методом диагностики, позволяющим получить изображение сравнимое с гистологическим исследованием.
Как проходит консультация дерматолога?
Консультация дерматолога проходит в следующие этапы:
- опрос пациента, сбор анамнеза, выявление факторов риска;
- осмотр всего кожного покрова, видимых слизистых оболочек, выявление подозрительных клинических признаков;
- дерматоскопия подозрительных, атипичных, неравномерных, новых, изменяющихся образований кожи;
- фотографирование и картирование дерматоскопических изображений, т.е. привязка к схеме тела для динамического наблюдения.
Дерматолог может порекомендовать пациенту:
- по необходимости наблюдение или удаление (биопсии) с гистологическим исследованием;
- по необходимости консультацию хирурга-онколога;
- варианты защиты от солнца и коррекции образа жизни;
- частоту самоосмотров, осмотров дерматолога с дерматоскопией;
- необходимость осмотра ближайших родственников.
Что такое дерматоскопия и цифровая дерматоскопия?
Дерматоскопия – это неинвазивный метод прижизненной диагностики, позволяющий рассматривать микроскопические структуры кожи (эпидермиса и сосочковой части дермы). Синонимы – эпилюминесцентная микроскопия, дермоскопия, поверхностная микроскопия кожи, микроскопия в отраженном свете.
Позволяет до 27 % увеличить точность диагноза по сравнению с обычным клиническим осмотром. Не имеет противопоказаний, дает возможность получить мгновенный результат уже на первичном приеме. Позволяет различать пигментные, сосудистые, роговые и соединительнотканные структуры кожи.
У цифровой дерматоскопии более точная диагностика за счет получения изображений высокого качества и их вывода на экран монитора FullHD.
Имеется возможность детального динамического наблюдения новообразований – сохранение полной дерматологической картины для дальнейших наблюдений при повторных визитах. Возможно формирование «паспорта кожи» у пациентов высокого риска появления меланомы. Имеется функция картирования всех родинок на теле с привязкой к каждой родинке их дерматоскопической картины.
Как защитить кожу от солнца и развития предрака?
Избегать ультрафиолетового излучения
Исключить избыточный ультрафиолет (солярий, исключить загар и пляж с 10:00 до 17:00), не загорать под прямыми солнечными лучами, находиться в тени и применять солнцезащитный крем.
Носить правильную одежду
Рекомендовано ношение одежды с длинным рукавом, головной убор с широкими полями, солнцезащитные очки с ультрафиолетовым фильтром. На данный момент разработана специальная одежда для защиты от ультрафиолетовых лучей из очень плотной ткани или ткани с солнечными фильтрами. Необходимо знать, что черный цвет защищает лучше, чем белый, а защита ослабевает с повышением влажности.
Пользоваться солнцезащитным кремом
Непосредственно перед выходом на улицу на открытые участки кожи (не забудьте уши и губы) необходимо применять аптечные солнцезащитные кремы (гель, эмульсия, спрей, твердый стик) с комплексной защитой: UVВ-лучей (SPF 50+) + UVA-лучей (PPD).
Солнцезащитные кремы (санскрины, от англ. sunscreen) не применяются для увеличения времени нахождения под прямыми солнечными лучами и не делают вас полностью невосприимчивым к солнечным лучам.
Наносить крем следует каждые два часа, а также после плавания или при обильном потоотделении (даже если крем водостойкий).
Кроме того, наносить крем необходимо в достаточном количестве: рекомендуется как минимум 6 полных чайных ложек (36 г) солнцезащитного крема, чтобы покрыть тело среднего взрослого человека. Дерматологи часто говорят о золотом правиле защиты от агрессивных солнечных лучей: «Два слоя крема лучше чем один».
При нанесении руководствуйтесь методом «чайной ложки»: половину чайной ложки (3 мл) лосьона от загара на каждую руку, лицо и шею, а затем полную чайную ложку (6 мл) на каждую ногу и переднюю и заднюю части тела).
После пребывания на улице, пляже и вечером рекомендованы увлажняющие кремы для ухода за кожей с антиоксидантами (витамины С,Е. растительные антиоксиданты), пища, богатая антиоксидантами (фрукты, овощи, ягоды, и др.)
Какие витамины обладают защитным эффектом?
К витаминам, обладающим защитным эффектом от повреждения солнцем, относятся следующие:
- никотинамид (или ниацинамид, витамин B3, витамин PP) – улучшает восстановление ДНК и предотвращает вызванное ультрафиолетом угнетение иммунитета кожи;
- ретинол (или витамин А) – регулирует процесс обновления клеток кожи, эффективный антиоксидант, предотвращает озлокачествление нормальных клеток;
- токоферол (или витамин Е) – мощный антиоксидант,который нейтрализует повреждающие ДНК свободные радикалы, образующиеся под воздействием ультафиолета.
Профилактика развития предрака кожи
Для профилактики развития предрака кожи и слизистых оболочек необходимо следующее:
- здоровое питание и рацион богатый антиоксидантами, витаминами А, Е, РР, С, D, В9, минералами К, Са, Mg, Zn, Se, I, пищевыми волокнами, омега-3 жирными кислотами, хлорофиллом, фитостеринами;
- избегать и устранять провоцирующие факторы, профилактировать профессиональные риски, своевременно лечить заболевания кожи и слизистых оболочек;
- отказ от вредных привычек – курение, крепкий алкоголь и др.;
- регулярно применять солнцезащитные средства с максимальной защитой от ультрафиолета UVВ/UVA, избегать солнечных ожогов;
- проводить профилактику стресса: ночной сон не менее 7-8 часов, умеренные физические нагрузки, прогулки на природе, своевременная коррекция психологических проблем при помощи врача-психотерапевта;
- профилактический осмотр у дерматолога 1-2 раза в год (обязательно после 40 лет) — полный осмотр кожного покрова и видимых слизистых оболочек с дерматоскопией новообразований кожи. Профилактические осмотры гинеколога, стоматолога, офтальмолога 1-2 раза в год.
ЛИТЕРАТУРА
- Вулф К., Джонсон Р., Сюрмонд Д. Дерматология по Томасу Фицпатрику. Атлас-справочник. — М., 2007. – 1312 с.
- Галил-Оглы Г.А., Молочков В.А., Сергеев Ю.В. Дерматоонкология. – М., 2005. – 872 с.
- Демидов Л.В. Меланома кожи – что нового за 50 лет? // Официальная газета профессионального общества онкологов-химиотерапевтов RUSSCO. – Выпуск 6, 2011.
- Дерматоскопия / Г. Питер Сойер, Джузеппе Аргенциано, Райнер Гофман-Велленгоф, Айрис Залаудек; пер. с англ. – М.: МЕДпресс-информ, 2014 – 240 с.
- Кубанов А.А., Сысоева Т.А., Галлямова Ю.А., Бишарова А.С., Мерцалова И.Б. Алгоритм обследования пациентов с новообразованиями кожи // Медицинский научно-практический журнал «Лечащий врач», 2018-03-20.
- Ламоткин И.А. Онкодерматология. Атлас. Учебное пособие. – М., 2017. – 878 с.
- Максимова А.А. Диагностика предраковых заболеваний кожи / XIV Санкт-Петербургские дерматологические чтения 22-24 октября 2020 г. Тезисы доклада.
- Меланоцитарные невусы и меланома кожи. Руководство для практикующих врачей / Под ред. В.А. Молочкова / Л.В. Демидова. — М., 2012. — 112 с.
- Родионов А.Н. Дерматовенерология. Полное руководство для врачей. – СПб., 2014. – 1200 с.
- Сергеев Ю.Ю., Мордовцева В.В. Скрининг рака кожи в амбулаторных условиях // Журнал Кремлевская медицина. Клинический вестник, 2018. – С. 84-88.
- Argenziano G., Mordente I., Ferrara G., Sgambato A., Annese P., Zalaudek I. Dermoscopic monitoring of melanocytic skin lesions: clinical outcome and patient compliance vary according to follow-up protocols.
- Autier P., Boniol M., Dore J.F.: Sunscreen use and increased duration of intentional sun exposure: Still a burning issue. Int. J. Cancer.- 121:1–5, 2007.
- Garland S.M. et al. Quadrivalent vaccine against human papillomavirus to prevent anogenital diseases // N. Engl. J. Med. — 2007; 356:1928- 1943.
- Nazarali S., Kuzel P. Vitamin B Derivative (Nicotinamide)Appears to Reduce Skin Cancer Risk // Skin Therapy Lett.- Sep.;22(5):1-4. – 2017.
- Oral lumenoscopy: an adjuvant in early screening of oral cancer / A. Aggarwal, R. Ammanagi, V. Keluskar // J. Ind. Acad. Oral Med. Radiol. – 2011. – Vol. 23, № 2. – P. 124-27.
- Steinkraus V. AktinischcKeratoscn / Berlin: Springer, 2004. — 42 s.
- Tucker M.А. Атипичные меланоцитарные невусы. В книге «Дерматология Фицпатрика в клинической практике» / Клаус Вольф. Лоуэлл А. Голдсмит, Стивен И. Кац и др. — М.: Т. 2. — Раздел 22. — Гл. 122. — 2012.- С. 1226-1237.
Вебинар на тему
Источник