- Почечная недостаточность
- Вам поставили диагноз – хроническая почечная недостаточность?
- Хроническая почечная недостаточность (ХПН) является обычно исходом заболеваний, приводящих к прогрессирующей потере нефронов:
- Основными способами лечения ТХПН повсеместно признаны диализ и трансплантация почки.
- Гемодиализ (ГД)
- Назначение:
- Показания к началу Заместительной почечной терапии – гемодиализу:
- Отделение, в котором лечат почечную недостаточность
- Системный подход к лечению почечной недостаточности у кошек и собак
- Послесловие
Почечная недостаточность
Вам поставили диагноз – хроническая почечная недостаточность?
В НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина — филиале ФГБУ «НМИЦ радиологии» Минздрава России применяются все современные методы лечения данного заболевания.
Предлагаем Вашему вниманию краткий обзор почечной недостаточности. Его подготовили специалисты Отделения дневного стационара – амбулаторного гемодиализа.
Почечная недостаточность приводит к нарушению водно-солевого и кислотно-щелочного баланса, что влечет за собой отклонения от нормы в работе всех органов и тканей и приводит к накоплению в крови токсических веществ и интоксикации организма.
Различают два вида почечного повреждения: острое и хроническое. Острое почечное повреждение возникает из-за тяжелого, но потенциально обратимого поражения почечных структур. Хроническое повреждение развивается медленно в результате необратимой гибели функционирующей ткани почек.
Хроническая почечная недостаточность (ХПН ) – необратимое нарушение фильтрационной и выделительной функций почек, вплоть до полного их прекращения, вследствие гибели почечной ткани. ХПН имеет прогрессирующее течение, на ранних стадиях проявляется общим недомоганием. При нарастании ХПН – выраженные симптомы интоксикации организма: слабость, потеря аппетита, тошнота, рвота, отеки. Кожные покровы — сухие, бледно-желтые, кожа становится дряблой. Характерен кожный зуд. Резко, иногда до нуля, снижается диурез. Слабость нарастает, постоянная жажда и сухость во рту. Аппетит снижен. Отмечается снижение веса, сниженный мышечный тонус, тремор кистей и пальцев, мелкие подергивания мышц. Нарастает апатичность, сонливость. Развивается сердечная недостаточность, склонность к кровотечениям.
Терминальная хроническая почечная недостаточность (ТХПН) — тяжелое, угрожающее жизни состояние, требующее замещения утраченной почечной функции.
Хроническая почечная недостаточность (ХПН) является обычно исходом заболеваний, приводящих к прогрессирующей потере нефронов:
- нефритов при системных патологиях (сахарном диабете, красной волчанке, склеродермии, онкологической патологии) и хронических интоксикациях;
- нефролитиаза (камни в почках);
- хронических гломерулонефритов или пиелонефритов;
- гломерулосклероза на фоне диабета;
- поликистоза или амилоидоза почек;
- нефроангиосклероза (поражения артерий почек).
Основными способами лечения ТХПН повсеместно признаны диализ и трансплантация почки.
Наиболее полное замещение почечной функции происходит в результате успешной трансплантации почки, а диализ замещает ее лишь частично.
Гемодиализ (ГД)
— метод внепочечного очищения крови при острой и хронической болезни почек. Во время гемодиализа происходит удаление из организма токсических продуктов обмена веществ, для уменьшения биохимических аномалий, нормализация нарушений водного, электролитного балансов и кислотно-щелочного равновесий. Очищение крови производится путем снижения концентрации в ней вредных веществ. В зависимости от метода гемодиализа, это достигается различными путями. Под гемодиализом понимают процедуру фильтрации плазмы крови с помощью полупроницаемой мембраны, через поры которой проходят молекулы с небольшой молекулярной массой, а крупные молекулы белков остаются в плазме, которая затем возвращается в кровоток пациента.
Назначение:
1.Обеспечение компенсаторной функции почек, фильтрация крови от токсических соединений и конечных продуктов метаболизма. Гемодиализ при хронической недостаточности проводят трижды за неделю, но нарастание интоксикации – основание для более частого проведения процедуры. При крайне тяжести, диализ выполняют до конца жизни, или пока не трансплантируют здоровую почку. 2. Почечная недостаточность, как осложнение острого гломерулонефрита, пиелонефрита. Цель назначения процедуры – вывести излишек жидкости из организма, устранить отеки, эвакуировать продукты токсического свойства. 3. Дисбаланс электролитов в крови. Указанное состояние происходит вследствие массивных ожогов, перитонита, обезвоживания, лихорадочных явлений. Гемодиализ позволяет вывести чрезмерную концентрацию ионов одного вида, заместив их другими. Также показанием для рассматриваемой процедуры выступает избыток жидкости в организме, что приводит к отеку оболочек головного мозга, сердца, легких. Диализ помогает сократить отечность и снизить уровень артериального давления. Процедура гемодиализа проводится на АИП с помощью одноразовых расходных материалов, к которым относятся диализаторы, кровопроводящие магистрали, фистульные иглы, катетеры, диализные концентраты.
Аппарат для гемодиализа представляет автоматизированное высокопоточное устройство, с помощью которого достигается максимально качественная очистка жидкостей. Многочисленные датчики следят за процессом и контролируют все его показатели. Организм, подключенный к диализатору, получает необходимую качественную очищенную кровь. Диализ позволяет лишь частично заменить работу почек, так как не способен обеспечить ее эндокринные функции. Но и этого бывает достаточно, чтобы улучшить состояние больного.
Показания к началу Заместительной почечной терапии – гемодиализу:
— гиперкалиемия выше 6 ммоль/л, метаболичиский ацидоз, который не поддается коррекции;
—скорость клубочковой фильтрации (СКФ) 10 мл/мин и 36ммоль/л;
-жизнеопасная гипергидратация, отек легких рефрактерный к терапии мочегонными;
-наличие олигоанурии – выделения в сутки не более 0,5 л мочи даже при форсированном диурезе
-прогрессирующая уремическая энцефалопатия и/или нейропатия;
В дневном стационаре – отделении гемодиализа вам помогут:
- Определить причины возникновения почечной дисфункции;
- Определить патологические изменения: острая или хроническая недостаточность;
- Провести качественный медицинский осмотр;
- Назначить диагностику почечной недостаточности;
- Произвести лечение почечной недостаточности;
- Составить прогноз по окончанию лечения;
- Назначить профилактику почечной недостаточности.
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
— определение программы или метода диализа, в том числе с учетом степени тяжести основного и сопутствующих заболеваний и наличия инфекционных и неинфекционных осложнений; — оценка функции доступа для диализа; — изменение предписания лечения методами диализа в зависимости от клинического состояния пациента, функции доступа для диализа и изменения степени тяжести, сопутствующих заболеваний; — динамическое наблюдение больных, получающих лечение методами диализа. Проведение антропометрии, измерение артериального давления, пульса, температуры тела, контроль функции доступа для диализа, состояния гидратации или верификация величины «сухого веса», дозы диализа, эффективного времени диализа, не восполняемой ультрафильтрации и других параметров процедуры диализа; — назначение и оценку лабораторного и инструментального обследования для обеспечения контроля качества лечения; -обеспечивает тщательное обследование больных с нарушением фосфорно-кальциевого обмена, вторичного гиперпаратиреоза, неконтролируемой артериальной гипертензией, проводится лечение интрадиализной гипертензии ежедневными сеансами гемодиализа, ГДФ- ONLINE; -диализная терапия Минерально — костных нарушений дополняется современной фармакотерапией, в частности кальцимиметиками, несодержащими кальций фосфат-связывающими препаратами, активаторами рецепторов витамина Д; — оценку риска развития осложнений, связанных с оказанием медицинской помощи методами диализа; выработку рекомендаций по тактике лечения и обследования ; — обеспечивает отбор, обследование и перевод больных на трансплантацию почки, при необходимости направляет в нефрологическое отделение потенциальных реципиентов и доноров для обследования на предмет возможности выполнения трансплантации; — проводит обучение пациентов с хронической почечной недостаточностью и их родственников методам контроля и профилактики осложнений диализного доступа, а также осложнений хронической почечной недостаточности. Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам. Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья.
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.
Все услуги и медицинская помощь оказывается пациентам абсолютно бесплатно в рамках ОМС.
Отделение, в котором лечат почечную недостаточность
Жители города Москвы для получения направления и прикрепления к гемодиализному центру должны пройти консультацию у главного внештатного специалиста – нефролога Департамента здравоохранения г. Москвы в консультативно-диагностическом отделении Городской клинической больницы №52.
Жители субъектов РФ могут поступить на лечение в Дневной стационар НИИ урологии и интервенционной радиологии имения Н.А. Лопаткина по направлению формы 057/у.
Платные медицинские услуги предоставляются в виде комплексной программы медицинской помощи, по желанию пациента, или гражданам, обеспечение которых бесплатными медицинскими услугами не предусмотрено законодательством Российской Федерации (гражданам иностранных государств, лицам без гражданства).
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Москва, 8 (499) 110 — 40 — 67
Источник
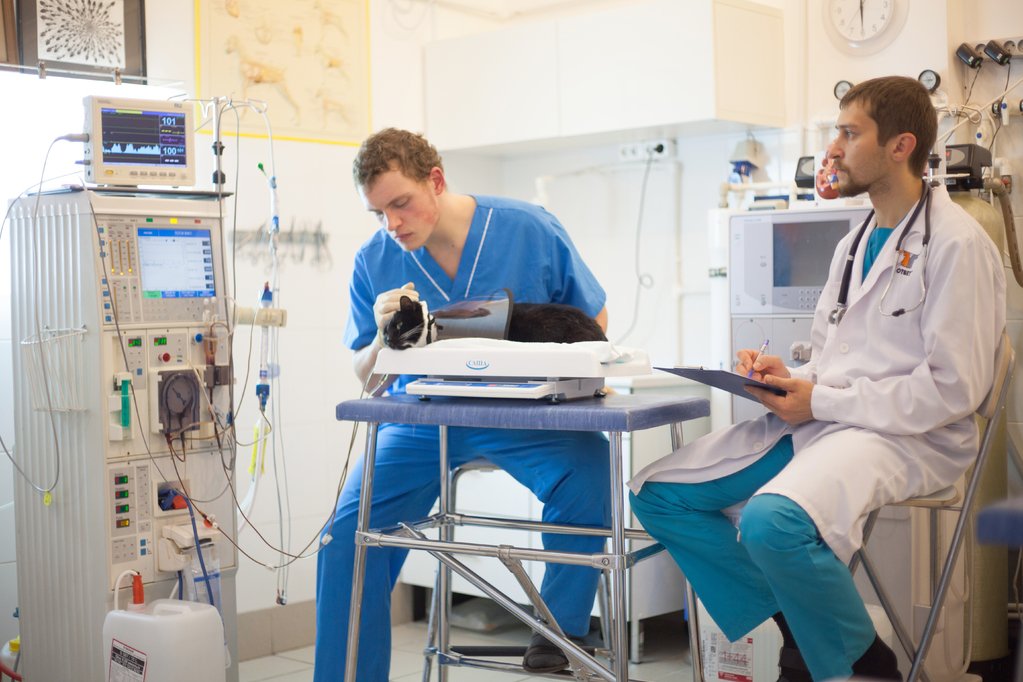
Системный подход к лечению почечной недостаточности у кошек и собак
Автор: Алипов Александр Андреевич, главный нефролог Ветеринарного Нефрологического Центра «Ответ».
Гемодиализ относится к внепочечным (экстракорпоральным) методам очищения крови.
Цель метода – эвакуация из кровеносного русла токсичных продуктов обмена искусственным (внепочечным) путем и коррекция ионного состава плазмы крови.
Все биохимические процессы в организме как человека, так и животных протекают в жидкостной среде. Там же происходит и накопление уремических токсинов при нарушении функции почек.
Жидкостная среда организма (далее – «вода» – термин, используемый в сфере диализа) представлена в следующих пропорциях:
- вода плотных тканей 40 %;
- внутриклеточная вода 33 %;
- интерстициальная жидкость и лимфа 12 %;
- плазма крови 4,5 %;
- вода хрящей 4,5 %;
- необменная вода костей 4,5 %;
- трансцеллюлярная вода 1,5 %.
При почечной недостаточности накопление мочевых токсинов происходит не только в крови, а во всей обменной или активной воде организма. Активная вода организма, требующая очищения, составляет 70 % массы тела (это в 10 раз больше объема крови). В случае принятия решения о проведении гемодиализа это ключевой момент при расчете его дозы.
Гидродинамически кошку или собаку можно представить как сосуд с жидкостью, разделенный множеством мембран. Обмен веществ протекает через мембраны медленно (выравнивание уремических токсинов крови и остальной жидкости занимает примерно 4 часа) и находится в большой зависимости от степени обезвоживания. В обезвоженной клетке обменные процессы проходят в разы медленнее, т.е. при наличии животного массой 10 кг с мочевиной крови 50 ммоль/литр мы имеем дело с объемом воды 7 литров с мочевиной 50 ммоль/литр, который нам надо очистить с помощью почек либо экстракорпорально (внепочечно – гемодиализ).
Именно поэтому плазмаферез неэффективен при уремической интоксикации, поскольку удаляется 30 % плазмы, это примерно 1,5 % от общей воды организма, в которой растворены токсины.
Лечение любой почечной патологии, иначе – нефропротекция, сводится к обеспечению оптимальных условий для работы пораженного органа. Если почки сохранили достаточно функциональной способности, уремия начнет снижаться сразу после устранения патологического фактора.
На момент написания этой статьи автор выделяет 8 основных критериев, без учета которых не удастся достичь оптимальных условий для почек:
- Обезвоживание. Учитывая вышесказанное, для скорейшей детоксикации необходимо максимально гидрировать клетки и ткани, с этой целью используются гипо- и изотонические растворы, которые сразу уходят в ткани. О степени обезвоживания можно судить по кожной складке. Мы в своей практике пришли к следующей схеме борьбы с обезвоживанием – круглосуточная капельница, иногда по несколько дней. Гидрировать также необходимо клетки почек для скорейшего устранения энергетического голодания почечного эпителия (см. раздел 5). Постоянно сталкиваясь с назначением диуретиков в сторонних клиниках, можем сказать, что в 95 % случаев их назначения не оправданы. Фуросемид при ХПН – трагедия, поскольку вместо того, чтобы восстановить замедленные обменные процессы в энергетически истощенном нефроците, мы окончательно истощаем его энергетический запас. После назначения фуросемида при ХПН фильтрационная способность почек снижается всегда. «Размочить почки» (повысить диурез) без диуретиков получается почти у всех пациентов, это требует круглосуточного мониторинга и коррекции.
- Ph плазмы. 7.35 – норма, при уремии показатель сдвигается в сторону ацидоза. Измерение этого показателя поможет вам адекватно бороться с ацидозом при расчете дозы бикарбоната. Нередки случаи, когда перекапанные бикарбонатом животные поступают к нам с алкалозом.
- Артериальная гипертензия. Почки – орган -мишень. Как правило, у животных с почечной недостаточностью гипертония — постоянное явление, требующее обязательной коррекции. Супрессия системы РААС также обязательна. Все усилия по системной нефропротекции, не включающие в себя коррекцию АД, тщетны. Не получится восстановить ни внутрипочечное кровообращение, ни обменные процессы в органе, без контроля АД не удастся также устранить энергетическое голодание канальцевого эпителия в пораженном органе.
- Кровообращение в почках. Увеличивая кровообращение в почке за счет увеличения одномоментного объема суммарного бассейна крови в органе, мы ускоряем обмен веществ в пораженном органе, что положительно сказывается на выздоровлении. Достигается этот эффект РААС блокаторами и спазмолитиками – каждые 4–6 часов в течение 3–4 дней.
- Энергетическое голодание канальцевого эпителия. Клетки канальцевого эпителия обладают свойством активного транспорта, обеспечивающим перенос веществ против градиента концентрации. Данный процесс протекает с большим расходом энергии, поэтому в этих клетках находится большое число митохондрий – своеобразных клеточных «аккумуляторов» аминокислот и полисахаридов, обеспечивающих клетку энергией. Применение таких лекарств, как кетостерил, нефротект, направлено на восстановление энергетического потенциала канальцевого эпителия, что является очень важной частью общей нефропротекции. Отсюда вытекает следующая существующая проблема – сильно истощенные нефроциты не в состоянии поглотить аминокислоты, так как любой трансмембранный транспорт активен, т. е., протекает с затратой энергии, которой в клетке дефицит. Для того чтобы требуемые аминокислоты все-таки попали в истощенную клетку, требуется ускорить общий обмен веществ у животного (см. раздел 7).
- Аутоиммунная атака на почки. Абсолютно любой патологический процесс в почке протекает с вовлечением в него иммунной системы. В ответ на него иммунитет вырабатывает иммунокомплексы (ИК), которые благодаря гидродинамической особенности потоков крови на базальной мембране почечного клубочка оседают на ней больше, чем на любом другом органе в организме. Это вызывает нарушение фильтрации и отек, что присовокупляет свое патологическое действие к общему нарушению функции органа. Иногда, даже при инфекционном процессе в почке, при применении антибактериальных препаратов необходимо назначать глюкокортикоиды в малых дозах для снятия отека мезанглия, базальной мембраны и уменьшения количества ИК. При этом стоит опасаться развития иммуносупрессии, ежедневный клинический анализ крови поможет вам контролировать ситуацию.
- Общий обмен веществ. Мы применяем гормон роста и инсулин-глюкозную смесь (ИГС). Инсулин обладает огромным анаболическим эффектом, для ускорения обмена веществ данный препарат подходит идеально. Контролируйте состояние печени при назначении ИГС – возможны осложнения в связи с возросшей на нее нагрузкой, связанной с переработкой глюкозы. Вопрос по поводу гормона роста требует дальнейшего изучения. Иногда применение этого гормона весьма успешно, иногда нет. Он очень требователен к условиям хранения и транспортировки, кроме того, рынок наводнен подделками.
- Гипоксия почки. Может быть вызвана как нарушением внутрипочечного кровотока (см. пункт 4), так и анемией. Пребывание животного в состоянии анемии крайне нежелательно. Необходим прием эритропоэтина и препаратов железа (при необходимости). Если в ближайшее время анемия не начинает уменьшаться, следует перелить отмытую эритроцитарную массу (R-масса) – эритроциты, отмытые от осажденных на их поверхности белков (фото 1). В противном случае всегда возникает иммунный конфликт с образованием ИК, даже при переливании одинаковой группы (см. пункт 6). Сила иммунного ответа зависит от конкретного случая, но он присутствует всегда.
Послесловие
Почти все обращения к нам по поводу ОПН или ХПН у собак и кошек происходят из сторонних клиник с большим опозданием. Большинство обращающихся к нам владельцев считают (с подачи лечащего врача) гемодиализ крайней мерой – «если все остальное не помогло». Уважаемые коллеги и владельцы животных, гемодиализ не поможет, если почки мертвы.
Гемодиализ – это средство, способное дать врачу время, чтобы полноценно осуществить необходимую нефропротекцию.
Что будет с пациентом, у которого полностью нарушилась фильтрационная способность почек, например с тотальным острым канальцевым некрозом (ОКН) при пироплазмозе? Пока мы будем восстанавливать канальцевый эпителий, а это занимает иногда до 20 дней, пациент умрет от банальной уремии на 7–8-й день, несмотря на все наши капельницы, просто не дожив до своего выздоровления.
Часто к нам поступают на «очистку» пациенты с мочевиной 90–100 и креатинином за 2500. При таких показателях уремии, как правило, в организме уже запущены необратимые каскадные процессы системной дегенерации обмена веществ и сделать что-либо бывает уже просто невозможно.
Как понять, что наша терапия неэффективна? Выполняя назначенное животному лечение, вы берете анализ крови на мочевину с креатинином и повторяете его через 24 часа. Не будьте самоуверенны, не назначайте повторную сдачу анализов через 5–7 дней, обязательно проверьте себя через сутки: правильно ли вы выполнили назначения, все ли патологические факторы учли. Проводить исследования нужно в одной лаборатории, так как разные лаборатории имеют разные погрешности измерений, а разница этих погрешностей скроет истинную суточную динамику. Если показатели растут – почка либо мертва, либо вы упустили какой-то патологический фактор.
Не нужно проводить лечение неделями, при адекватном состоянию животного назначении улучшение его состояния должно наблюдаться уже через 12 часов. Если этого не происходит, срочно надо менять тактику лечения, видимо, какой-то фактор не учтен при назначениях: Ph плазмы крови, анемия, ионный состав плазмы крови, степень обезвоживания, степень истощения, наличие инфекции (системной или мочевыводящих путей), сопутствующие заболевания и т.д.
Самые важные слова, которые должен знать врач про ХПН и именно с этой фразой он должен подходить к любому «почечнику»: ХПН – это не диагноз.
ХПН – это симптомокомплекс длительностью от 1 месяца до нескольких лет, обусловленный гибелью нефронов в почке и потерей их функции.
Причины этого симптомокомплекса (гибели нефронов) могут быть самые разные: повышенное артериальное давление, хронический пиелонефрит, гидронефроз, нефросклероз, целый ряд аутоиммунных болезней, сахарный диабет и т.д.
Иными словами, все, что приводит к гибели нефронов – истинная причина, следствием которой уже является патологический симптомокомплекс ХПН. Ищите, ищите и устраняйте патологические факторы!
Источник