- Когда у кошки появляется молоко и как увеличить лактацию после родов?
- Когда появляется молоко после появления котят на свет?
- Причины отсутствия молока
- Как понять, что котенок голоден и недополучает еду?
- Что делать и как улучшить лактацию: действенные способы
- Что делать, если у кошки после родов нет молока
- Когда появляется молоко у кошки
- Как понять, что у кошки молока нет или не хватает
- Почему у кошки нет молока
- Что делать?
- В заключение
- Лактостаз — симптомы и лечение
- Определение болезни. Причины заболевания
- Причины заболевания
- Симптомы лактостаза
- Патогенез лактостаза
- Механизм лактации
- Механизм лактостаза
- Классификация и стадии развития лактостаза
- Осложнения лактостаза
- Диагностика лактостаза
- Дифференциальная диагностика
- Лечение лактостаза
- Лечение первичного лактостаза
- Лечение вторичного лактостаза
- Прогноз. Профилактика
- Прогноз
- Профилактика
Когда у кошки появляется молоко и как увеличить лактацию после родов?
Некоторые владельцы замечают, что у кошки нет молока после родов. Подобная ситуация не является нормой, но с ней возможно быстро справиться, если вовремя обратить на проблему внимание и знать, как помочь питомцу. Если самка не в состоянии кормить котят или у нее не хватает молока, то возможно применить народные способы, положительно влияющие на лактацию или приобрести специальные препараты в ветеринарной аптеке.
Когда появляется молоко после появления котят на свет?
Не всегда удается владельцам определить проблему и степень ее сложности. Когда самка беременная, то у нее происходит увеличение объема молочных желез, а если на них надавить, то замечаются выделения полупрозрачного окраса. У некоторых кошек молозиво выделяется сразу после того, как она родит. У здоровой рожавшей самки должно появиться молоко сразу же, порой процесс затягивается на 1—2 дня. В это время котята пьют молозиво, которое также является питательным и необходимым для малышей.
Ветеринары отмечают, что у впервые родившей кошки молоко может не появляться на протяжении 3—5 дней после рождения котят. Такая ситуация является нормой и чаще фиксируется у пород, выведенных искусственным путем.
Причины отсутствия молока
Порой у кормящей кошки, как только она родила, наблюдается мало молока, но не стоит переживать. Если котенок регулярно его пьет, то вскоре количество его увеличится. Если же малыши постоянно голодные, громко мяукают и не набирают в весе, то владельцу требуется обратиться к ветеринару, который подскажет, как повысить лактацию у самки. У нерожавшей или только что родившей кошки молоко отсутствует или быстро заканчивается по ряду причин:
- Влияние стрессового фактора. Является частым источником проблемы у питомцев, которые родили впервые. От переживания нередко у самки полностью пропадает молоко.
- Разные болезни. Если роды были тяжелые либо затяжные, то велика вероятность воспалительных реакций в родовых путях или матке. Узнать о проблеме помогают гнойные выделения из половых органов животного, нежелание принимать пищу и вялое состояние. В такие моменты кошка часто оставляет котят и прячется в каком-то уголке.
- Отсутствие материнских инстинктов. Некоторых самок вовсе не волнует, что ее малыш голодный или нуждается в материнском тепле. Подобная проблема связана непроявлением инстинктов и характерна для впервые рожавших кошек искусственно выведенных пород.
- Несбалансированный рацион. Отсутствие молока порой объясняется неправильным рационом, при котором кормящая мать недополучает витаминов и необходимых микроэлементов. Владельцы должны кормить беременных и только что родивших кошек продуктами, богатыми на белок и другие полезные вещества.
- Гормональный сбой. Когда у кошки появляется потомство, то в ее организме нарушается баланс гормонов, который может повлиять на выработку молока. У некоторых самок его начинает вырабатываться много, а у других оно вовсе пропадает.
Вернуться к оглавлению
Как понять, что котенок голоден и недополучает еду?
Если самка рожает впервые или уже неоднократно и у нее пропало молоко, то владельцам не всегда удается сразу распознать проблему. Когда малыши постоянно мяукают и ведут себя беспокойно, то сразу стоит проверить молочные железы кошки, нажав на них. Если молока не выделяется или оно идет небольшой струйкой, то стоит обратиться в ветеринарную клинику. Понять о развитии проблемы помогают и другие признаки:
- Нежелание кошки находиться рядом с котятами. Самка, у которой фиксируются трудности с грудным кормлением, чаще бросает свое потомство или с неохотой и непродолжительно находится возле малышей. Но не у всех кошек наблюдается подобное поведение, другие особи могут и дальше пребывать рядом с котятами, пытаться их выкармливать и ухаживать за ними.
- Регулярное взвешивание малышей. Если молоко у кошки выделяется в малом количестве, то на все потомство его не хватает, из-за чего малыши медленно растут и набирают массу. Понять о развитии проблемы помогает регулярное взвешивание. Если самка здорова и лактация в норме, то в сутки котенок набирает более 10 г.
Когда малыши голодают и недополучают молоко, то у них наблюдается снижение массы тела. В таблице представлены примерные нормы, на которые требуется ориентироваться владельцу:
| Возраст, мес. | Вес, грамм |
|---|---|
| Месячный котенок | 500—750 |
| 2 | 1000—1500 |
| 3 | 1700—2300 |
| 4 | 2500—3600 |
| 5 | 3100—4200 |
| Полгода | 3500—4800 |
Особое внимание рекомендуется обратить на цвет молока. Когда оно окрашивается в желтоватый оттенок или розоватый, то это может указывать на воспалительные реакции в молочной железе кошки, при этом требуется незамедлительное медикаментозное лечение.
Что делать и как улучшить лактацию: действенные способы
Если у кошки пропало молоко, то справиться с проблемой или увеличить количество жидкости удается несколькими методами, которые возможно применять в домашних условиях. Когда у самки фиксируются другие тревожные симптомы и изменения в поведении, то важно вовремя обратиться в ветеринарную клинику, где назначат делать ряд лабораторных и инструментальных исследований, помогающих опровергнуть/подтвердить такие заболевания:
- мастит;
- эндометрит;
- гнойное воспаление матки;
- послеродовая эклампсия.
Если отсутствие молока связано с гормональным дисбалансом, то применяется терапия с назначением необходимых для кошки гормонов. Часто прописываются при гормональном сбое после родов такие лекарства:
Перед появлением на свет котят владелец должен сделать для кошки специальное место, которое должно быть теплым и комфортным, лучше, чтобы оно располагалось в затемненной части комнаты. Важно, особенно в первые сутки после родов, обеспечить самке покой и не допускать стрессов. Для нормального количества молока следят за питанием родившей кошки, которую кормят творогом, сливками, ряженкой, овощами. Подобные продукты улучшают работу молочных желез и усиливают лактацию.
Источник
Что делать, если у кошки после родов нет молока
Появление котят в доме вызывает радость и умиление у хозяев. Но могут возникнуть и трудности – у кошки нет молока после родов, а малыши просят есть. По какой причине может отсутствовать молоко у новоиспеченной матери, как решить проблему и что делать в такой ситуации – разберемся в столь важных вопросах. Ведь маленький котенок еще не может употреблять твердую пищу и без молока просто не выживет.
Когда появляется молоко у кошки
Перед родами молочные железы у будущей матери заметно набухают, при нажатии из них может выделяться полупрозрачная жидкость (молозиво). В норме молоко после родов у кошки появляется сразу. Иногда через 1-2 дня, а до этого времени из сосков выделяется молозиво, которое также подходит для первых кормлений.
Если животное рожает впервые, приход молока может немного задержаться (на 3-5 дней). Обычно такое случается у искусственно выведенных пород. У селекционных кошек притуплены природные инстинкты, поэтому проблемы и патологии во время и после родов у них случаются чаще.
Как понять, что у кошки молока нет или не хватает
Когда роды прошли благополучно и на свет появились здоровые котята, к кормлению они будут готовые уже через несколько часов. Понять, что молока у мамы-кошки мало или оно вовсе отсутствует, можно по поведению котят: они постоянно пищать, неотрывно сосут сиську, не спят.
Количество молока может не хватать, если у кошки большое потомство. Обычно голодными и недоедающими остаются самые слабые котята из помета. В таких случаях заметить, что кто-то из котят получает меньше питания, получается не сразу. Недоедающие котята мяучат больше остальных и выглядят худее.
Почему у кошки нет молока
Причин, почему у родившей кошки отсутствует лактация, может быть много, рассмотрим основные:
- Стресс . Это наиболее частый фактор у животных, принесших первый помет. У молодой первородящей кошки котята могут появляться на свет с большими многочасовыми интервалами и молоко не появится, пока все не завершиться. Напуганное животное может и вовсе лишиться молока от пережитого стресса.
- Заболевание . Редко при сложных или затяжных родах у кошки начинается воспаление родовых путей, матки. Инфекция сопровождается такими симптомами: гнойные выделения из влагалища, потеря аппетита, вялость. Питомица может бросить котят и спрятаться в укромном месте. Болезнь требует немедленного лечения антибиотиками.
- Отсутствие материнских инстинктов . Такой фактор появляется у очень молодых кошек, родивших в 7-9 месяцев или у селекционных пород. Инстинкт может вступить в свою силу позже или только в следующие роды.
- Плохое питание . Иногда кошке не хватает молока из-за отсутствия качественного рациона. В период беременности и перед родами кошка должна получать больше молочных продуктов, белка, витаминов. Когда хозяин не следит за питанием питомца, это может ухудшить лактацию.
- Гормональный дисбаланс . Беременность у кошек, как и у людей может вызвать гормональное расстройство. Выработка молока регулируется гормональным фоном, и любые нарушения в этой части влияют на процесс.
Что делать?
Чтобы выяснить почему у новоиспеченной мамы нет молока, следует отнести ее к ветеринару, чтобы исключить заболевания и серьезные патологии. Но первым делом необходимо позаботиться о котятах. Ведь они не могут долго ждать.
Для кормления маленьких котят существуют специальные смеси, их можно купить в любом зоомагазине. Если нет возможности покупать такой корм, подойдет и коровье молоко, но его желательно смешивать с куриным желтком и небольшим количеством витаминов для котят. Кормить котят следует через бутылочку с маленькой соской.
Чтобы появилось молоко у кошки, сразу после родов ее нужно хорошо напоить водой. В рацион вводят сливки, творожок, кефир, куриные желтки.
Если до родов питомица ела сухой корм, то ее следует перевести на некоторое время на мягкий.
В зоомагазинах продаются специальное питание для кормящих кошек, в нем есть все необходимое для стимуляции лактации. Рекомендуется делать смеси из глюкозы, желтка и сливок, такое лакомство увеличит приток молока.
Когда врач ветеринар при обследовании не обнаруживает никаких явных причин для отсутствия молока, он может назначить кошке успокоительные препараты, чтобы снять с животного стресс или стимулирующие лактацию уколы.
В заключение
Причин, почему пропадает молоко у кошки бывает много, от банального нервного потрясения, до серьезных инфекционных заболеваний. Не стоит заниматься самолечением питомца, лучше сразу отнести животное в клинику к хорошему специалисту.
Если все же восстановить лактацию не удалось, придется самостоятельно заботиться о котятах и вскармливать их до того возраста, пока они не начнут есть самостоятельно. При должном уходе котята вырастут крепкими и здоровыми.
Источник
Лактостаз — симптомы и лечение
Что такое лактостаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 15 лет.
Определение болезни. Причины заболевания
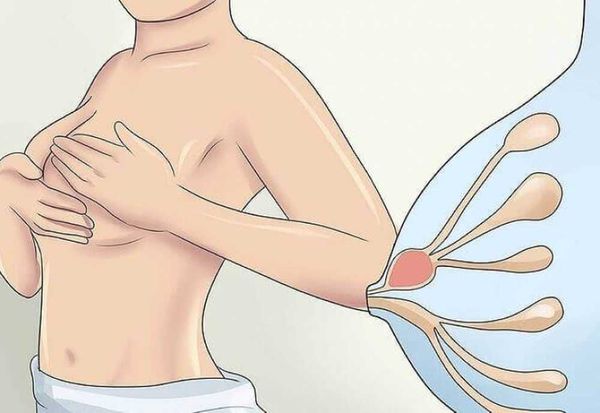
Лактостаз — это осложнение грудного вскармливания, которое проявляется застоем молока в протоках молочных желёз.
Согласно Всемирной организации здравоохранения (ВОЗ), грудное вскармливание является самым лучшим способом обеспечить детей раннего возраста питательными веществами, которые необходимы для их здорового роста и развития [23] . Большинство специалистов также придерживаются мнения, что новорождённый должен питаться грудным молоком. Однако во время лактации могут возникнуть различные нарушения в работе молочной железы, которые влияют не только на здоровье женщины и объём выделяемого молока, но и на здоровье ребёнка (недостаточная прибавка в весе, отказ от груди). Если женщина не была информирована об этих заболеваниях заранее, то их возникновение может привести к стрессу и отказу от кормления грудью.
Чаще всего кормящие женщины при обращении к врачу жалуются на чувство распирания и тяжести в молочных железах во время кормления грудью. Это и есть явления лактостаза — состояния, при котором в молочной железе образуется избыток молока и нарушается его полноценный отток.
Частота появления лактостаза не зависит от социального уровня женщин. В изученной литературе нет данных об особенностях строения молочных желёз и особенностях лактации, которые бы повышали риск развития лактостаза. Скорее всего частота возникновения этого состояния зависит от возраста. В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17] :
- до 25 лет рожают около 20,6 % женщин;
- от 25 до 29 лет — 31,4 %;
- от 30 до 34 лет — 30,1 %;
- от 35 до 39 лет — 14,4 %;
- от 40 лет и старше — 3,2 %.
За последнее время возраст первородящих сдвинулся в старшую возрастную группу. А чем больше возраст матери, тем выше риски патологических последствий для её здоровья и здоровья ребёнка. Соответственно, и частота лактостаза увеличивается у женщин более старшего возраста.
Причины заболевания
Причин развития лактостаза множество. Нагрубание молочных желёз может происходить за счёт внутренних (эндогенных) или внешних (экзогенных) причин [22] .
1. Внутренние причины:
- Несоответствие физиологической активности железистой ткани и молочных ходов (особенно после первых родов).
- Переизбыток молока. Это может быть связано с периодом становления лактации, первым пребыванием молока, природной особенностью женщины, гормональными нарушениями, в том числе нестабильной выработкой окситоцина.
2. Внешние причины:
- Неправильное прикладывание к груди. Основное действие мамы с начала кормлений — научить ребёнка правильно брать грудь. Если ребёнок неправильно приложен к груди, он плохо отсасывает грудное молоко. Из-за этого молоко застаивается, молочные железы нагрубают и развивается лактостаз.
- Редкие опорожнения железы или редкие кормления (реже чем через 3-4 часа).
- Тесная, неудобная, сдавливающая молочные железы одежда.
- Грубое, агрессивное сцеживание молока (грубые усилия при сцеживании, неаккуратные болезненные нажатия на сосок).
Симптомы лактостаза
В первые дни после рождения ребёнок получает молозиво, в котором много белков, жиров, минеральных веществ, но мало углеводов [1] — именно с таким продуктом легче справляться системе пищеварения новорождённого. Через 4-5 дней грудные железы начинают вырабатывать так называемое «переходное молоко» — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. «Зрелое» молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Симптомов лактостаза немного, но они весьма характерны . Сначала общее состояние женщины остаётся удовлетворительным, однако ситуация может быстро ухудшиться. Первое, на что обращает внимание женщина, это острое начало. Иногда мамы с точностью до минуты могут сказать, когда появились первые симптомы. Как правило, лактостаз проявляется на 3-4 сутки после родов и чаще у женщин, которые отказались от грудного вскармливания, или у тех, кто плохо сцеживает грудное молоко [14] .
Когда происходит прилив молока, женщина ощущает лёгкое распирание и покалывание в груди, небольшой дискомфорт, чувство тугой молочной железы. Когда начинается лактостаз, этот дискомфорт сменяется неприятными болезненными ощущениями, в какой-то области на коже груди может появиться покраснение. Покраснение кожи при лактостазе обычно связано не с воспалительными явлениями, а с механическим повреждением кожи молочной железы пальцами при грубом сцеживании [7] . Грудь становится горячей на ощупь. Чаще поражаются обе молочные железы [14] . Пальпируются плотные увеличенные дольки. Это показатель того, что именно здесь молока накапливается больше, чем нужно.
Может появиться гиперчувствительность сосков. В этом случае прикладывание к груди слишком болезненно, поэтому иногда женщины пытаются сцедить молоко с помощью молокоотсоса.
Может повышаться температура тела. Если она поднимается выше 38,5 °C , при этом женщина испытывает сильную боль в области молочных желёз, то не нужно заниматься самолечением, необходимо обратиться к специалисту, чтобы не допустить развития воспаления. Если лактостаз не купируется в течение 3-5 суток, в молочных протоках начинается воспалительный процесс, развивается лактационный мастит [6] [18] .
Патогенез лактостаза
Механизм лактации
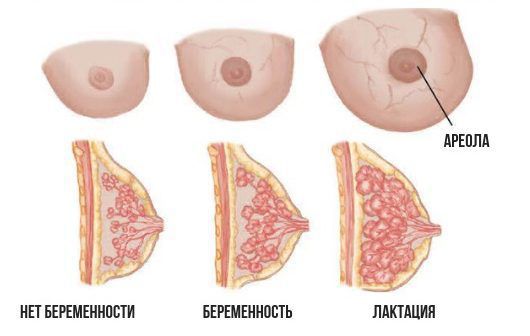
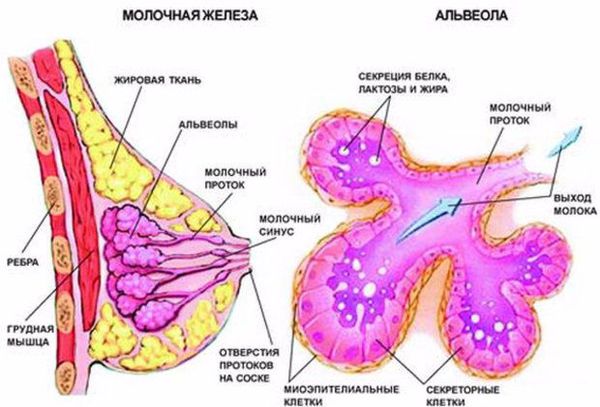
Чтобы понять, как развивается лактостаз, сначала разберём механизм лактации. Молочная железа готовится к лактации все 9 месяцев беременности. За счёт действия половых гормонов она увеличивается в размерах: формируются альвеолы (основные функциональные единицы молочных желёз), молочные протоки и синусы.
В альвеолах появляется большое количество лактоцитов — клеток, которые выделяют молоко. В молочной железе в большом количестве накапливаются рецепторы пролактина — основного гормона, который обеспечивает лактацию. Но в процессе беременности рецепторы пролактина заблокированы плацентарными стероидами (в первую очередь прогестероном, а также эстрогенами) — гормонами, которые вырабатывает плацента. Поэтому лактации во время беременности быть не может.
Механизм лактостаза
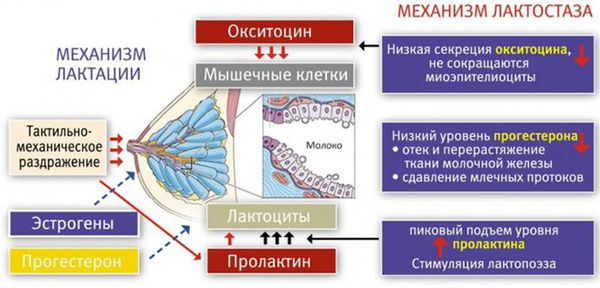
В третьем периоде родов, когда происходит рождение плаценты, уровень плацентарных стероидов резко снижается. Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
Одновременно с пролактином в задней доле гипофиза синтезируется гормон окситоцин. Именно окситоцин влияет на мышечные клетки вокруг альвеол (миоэпителиоциты) и заставляет их сокращаться [2] . Таким образом, молоко секретируется, а мышечные клетки сокращаются и выделяют молоко наружу через выводные протоки.
Первичный (физиологический) лактостаз возникает в первые сутки после родов, то есть в период формирования функции лактации. Это гормональная дисфункция молочной железы, которая выражается в недостатке прогестерона. Во время беременности плацента вырабатывает прогестерон, и он блокирует действие пролактина и эстрогена. После родов уровень прогестерона резко снижается, в связи с этим повышается уровень пролактина, который стимулирует лактопоэз (процесс поддержания лактации) и накопление молока в альвеолах.
В то же время возникает избыток эстрогенов, что вызывает отёк тканей и сдавление протоков молочной железы. Ситуация ухудшается у женщин, которые не прикладывают ребёнка к груди в первые сутки после родов. Так как не происходит раздражения области сосков, секреция окситоцина снижается, миоэпителиоциты не сокращаются, в результате молоко не поступает в выводные протоки и остаётся в альвеолах. И даже если бы молоко попадало в протоки, оно бы не выводилось, так как все протоки сдавлены отёчной тканью молочной железы. Отсюда и клиника первичного лактостаза — нагрубание молочных желёз, чувство её «окаменения», распирания и боли.
Вторичный (патологический) лактостаз — это именно застой молока в какой-то одной или нескольких долях молочной железы. При этом происходит закупорка протока, молоко не может выходить из этой доли.
Вторичный лактостаз является обязательным симптомом воспаления. У одних женщин он сильно выражен, у других никак не проявляется и диагностируется лишь при проведении ультразвукового исследования молочных желёз. Но всегда лактостаз способствует усилению и распространению инфекции .
Таким образом, первичный и вторичный лактостаз — это разные явления. Если первичный лактостаз возникает сразу после родов и характеризуется отёком молочной железы, то вторичный — это закупорка протока и застой молока.
Классификация и стадии развития лактостаза
Как уже было отмечено, различают первичный и вторичный лактостаз.
1. Первичный лактостаз. Возникает в начале становления лактопоэза в первые сутки (обычно на 3-5) после родов. Ассоциирован с выраженным отёком молочной железы. Это связано с резким снижением уровня прогестерона после рождения последа. Когда женщина начинает сцеживать такую молочную железу, то молока почти нет.
2. Вторичный лактостаз. Возникает через неделю или месяцы после родов в результате несоответствия молокопродукции и молокоотдачи. Основная причина — нарушение техники грудного вскармливания: чрезмерное сцеживания, что вызывает избыточную выработку молока; недостаточное опорожнение молочных желёз при сцеживании или кормлении; неправильная техника прикладывания ребёнка к груди.
Вторичный лактостаз рассматривают как премастит. Заслуженный деятель науки, профессор Ванина Лидия Васильевна, заведующая кафедрой 1-го Московского медицинского института с соавторами еще в 1973 году предлагала рассматривать вторичный лактостаз как субклиническую стадию мастита [4] . Этот термин используется и сейчас. Субклинический мастит характеризуется невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий [12] .
Осложнения лактостаза
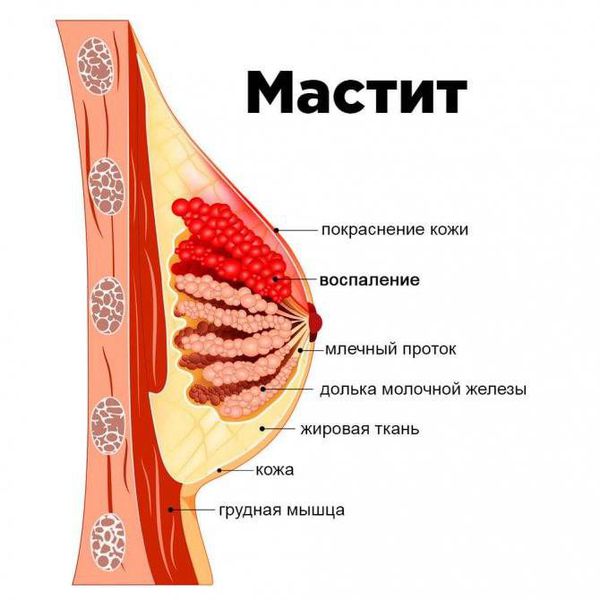
Самое частое осложнение лактостаза — неинфекционный мастит. Это более сложная форма лактостаза: симптомы похожи, но они выражены сильнее. Самочувствие женщины ухудшается, температура тела от 38 °C и выше, боль в области уплотнения усиливается, может ощущаться при ходьбе и при изменении положения тела. Границу между таким маститом и лактостазом иногда бывает сложно определить [10] . Ведь часто оба состояния начинаются остро с повышения температуры тела и болей в молочной железе. Но всё же существуют отдельные критерии, такие как время начала заболевания (3-4 сутки при лактостазе, 5-8 сутки при мастите), поражение одной (при мастите) или двух (при лактостазе) молочных желёз. Кроме того, при мастите болевой синдром, уплотнение, покраснение и повышение температуры в молочной железе выражены сильнее [11] .
Если в течение двух дней от начала лечения состояние не улучшается и симптомы остаются тяжёлыми, возможно прогрессирование воспалительного процесса. И тогда неинфекционный мастит переходит в инфекционный. Причинами инфекционного мастита могут быть трещины на соске, так как через них инфекция попадает в организм. Мастит также может быть осложнением после инфекционных заболеваний (например, ОРВИ, ангины). В таких случаях лучше всего обратиться за помощью к специалистам. Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Диагностика лактостаза
Диагноз лактостаза можно поставить на основании следующих данных:
- Жалоб пациентки. В самом начале своего развития лактостаз не вызывает ни повышения температуры тела, ни ухудшения общего самочувствия женщины. В течение следующих 12‐24 часов возможно повышение температуры до 38‐38,5 °С, кратковременное преходящее покраснение кожи в области застоя молока, выраженный болевой синдром [8][16][20][21] .
- Данных анамнеза. Острое начало заболевания на 3-4 сутки после рождения ребёнка. Чаще развивается у некормящих женщин.
- Данных осмотра молочных желёз. При осмотре обращает на себя внимание увеличение молочных желёз. Они плотные, горячие, болезненные при пальпации. Как правило, происходит поражение обеих молочных желёз.
- Лабораторных исследований: показатели клинического анализа крови в пределах нормы.
- Инструментальных методов исследования:
- контактная термометрия: выявляет повышение локальной температуры в молочной железе;
- УЗИ молочных желёз: в случае мастита определяет наличие воспалительного отёка (повышенного содержания жидкости в молочной железе).
Дифференциальная диагностика
Дифференциальную диагностику проводят с лактационным маститом. У обоих состояний острое начало с повышением температуры тела и болями в молочной железе.
Лечение лактостаза
Важным моментом в лечении лактостаза является психологическая поддержка матери, настрой её на продолжение лактации и эффективное выведение грудного молока [19] . Если на протяжении беременности и после родов женщина настроена кормить грудью и с радостью ожидает этого, первоначальные трудности она встретит с пониманием и терпением. Правильное и своевременно начатое лечение обеспечивает не только устранение застоя молока, но и профилактику лактационного мастита.
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
- Торможение (не подавление) лактации: препараты бромкриптина (Парлодел) по 2,5 мг 2-3 раза в сутки в течение 1-2 дней. Не стоит бояться, что после приёма этого препарата пропадёт молоко. При такой длительности приёма он лишь тормозит лактацию, т. е. искусственно снижает интенсивность процессов молокообразования и молокоотдачи. В то время как подавление лактации — это полное прекращение указанных процессов [13] . Для подавления лактации препарат нужно принимать в течение 14-21 дня
- «Покой» молочных желёз 1-2 дня.
- Обильное питьё (до 2-х литров в сутки). На период торможения лактации не следует ограничивать потребление жидкости, так как большое количество жидкости, вопреки прежним представлениям, замедляет выработку пролактина и снижает лактопоэз [15] .
Когда нагрубание молочных желёз пройдёт, можно прикладывать ребёнка к груди и сцеживать молоко. Стоит обратить внимание на важный момент: при лактостазе сцеживание до «последней капли» не только недостижимо, но и вредно. Как следует из практического опыта, сцеживание необходимо проводить до чувства комфорта [9] .
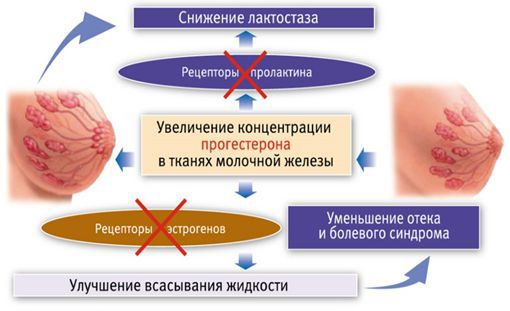
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
Трансдермальное применение препарата обеспечивает высокую концентрацию прогестерона в определённой зоне, при этом он не оказывает системного действия (на весь организм) и не имеет побочных эффектов [9] .
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Прогноз. Профилактика
Прогноз
Лечение лактостаза у кормящих женщин не составляет труда. При соблюдении всех рекомендаций состояние женщины нормализуется примерно через 5 дней.
Профилактика
В основу профилактики входит несколько простых правил:
- Совместное пребывание матери и ребёнка после родов.
- Раннее прикладывание ребёнка к груди.
- Свободное вскармливание (вскармливание по требованию). В первые недели жизни ребёнка обычно прикладывают к груди каждые 2-3 часа [5] .
- Ранняя выписка из родильного дома;
- Оптимальный режим труда и отдыха: женщине не следует подвергать себя большой физической нагрузке.
- Благоприятный эмоциональный фон: избегать стрессовых ситуаций;
- Соблюдение гигиены: следить за чистотой тела, рук, половых органов, молочных желёз.
- Ношение специализированного хлопчатобумажного нижнего белья, особенно стоит обратить внимание на бюстгальтеры для кормящих мам.
- Кормление ребёнка в разных позах: сидя, лежа, из-под руки [3] .
Очень важно правильно прикладывать ребёнка к груди:
- Голова младенца должна быть немного откинута, шея разогнута, подбородок прижат к груди матери, чтобы сосок достигал нёба. Если шея будет согнута, грудь матери закроет ребёнку нос, а сосок упрётся в нижнюю челюсть и язык.
- Ребёнок должен лежать лицом и грудью к груди матери. При этом женщине нужно поддерживать спину младенца на уровне плеч. Не следует давить на затылок, чтобы голова оставалась запрокинутой [5] .
Источник