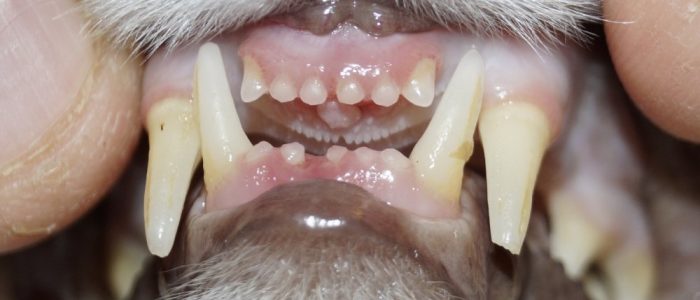
- Проблемы с зубами у кошек
- Причины стоматологических нарушений
- Виды и симптомы
- Зубной камень
- Зубной кариес
- Аномалии развития зубов и прикуса
- Остеомиелит
- Периодонтит
- Гингивит десен
- Диагностика
- Какое назначается лечение?
- Как лечить препаратами?
- Хирургическая операция
- Профилактика и уход
- Лобный синусит (фронтит)
- Воспаление лобной пазухи
- Разновидности фронтита
- Симптомы фронтита
- Симптомы острого фронтита
- Симптомы хронического фронтита
- Обострения фронтита
- Фронтит: осложнения и последствия
- Диагностика
- Методы лечения
- Лечение в домашних условиях
- Прокол при фронтите
- Рекомендации после операции прокола
- Препараты лечения фронтита
- Профилактика
- Заключение
Проблемы с зубами у кошек
Различные болезни зубов у кошек негативно сказываются на общем состоянии здоровья, становясь первоисточниками развития других заболеваний и осложнений. Поэтому, если у домашнего любимца наблюдаются признаки стоматологических проблем, не стоит откладывать визит к врачу. Когда у кошечки больной зуб, она перестает играть, нормально есть и спать. Вскоре присоединяются и другие проблемы, с которыми потом бороться намного тяжелее.
Причины стоматологических нарушений
Ветеринары отмечают, что болезни зубов и десен зачастую появляются у пожилых кошек и связаны они с необратимыми возрастными процессами. Если же котик молодой, а у него уже гнилые черные и коричневые зубы, то, скорее всего, проблема кроется в серьезных внутренних нарушениях.
Причины, становящиеся пусковым механизмом возникновения зубной боли и порчи эмали, такие:
- Генетические особенности. Некоторые породы склонны к скорому развитию стоматологического заболевания. Поэтому важно регулярно проводить осмотр жевательных зубов, клыков, резцов, а также всей челюсти.
- Хронические инфекции. Часто являются причиной проблем с зубами. Постоянно протекающие воспалительные процессы приводят к снижению иммунных сил, в результате чего организм не в состоянии нормально справляться с патогенной микрофлорой. Зубки у котика быстро портятся, желтеют и гниют.
- Неправильное расположение зубов. Если клык или премоляр кривые или расположены неправильно, котику будет неудобно жевать грубую пищу, а также удалять ее остатки. В результате зуб постепенно портится и гниет.
- Несбалансированный рацион. Некачественное питание — распространенная причина, по которой появляется кариес у кошек. Если в рационе недостаточно питательных веществ, витаминов, микро- и макроэлементов, зубки у котика начинают портиться одними из первых.
- Травмы. Если кошачья челюсть сильно травмирована и повреждена, зубки могут начать разрушаться. Чтобы помочь питомцу избежать осложнений, лучше показать его ветеринару, который подскажет, что делать в этом случае.
Вернуться к оглавлению
Виды и симптомы
Зубной камень
Желтые зубы у кошки нередко бывают следствием отложения пористого наслоения, которое постепенно разрушает корни, десны, верхние участки зубов. Причины проблемы — недостаточный уход за ротовой полостью, нарушение обменных функций, неправильное расположение зубов, нехватка в рационе грубых кормов, генетическая предрасположенность. Болезнь зачастую диагностируется у взрослых особей, но иногда появляется у котенка до года. Основные симптомы такие:
- потускнение и желтизна эмали;
- кровотечение из десен;
- зуд;
- плохой запах из пасти.
Вернуться к оглавлению
Зубной кариес
Когда у кошки болят зубы, скорее всего, первопричиной являются разрушительные процессы, поражающие эмаль, образуя гниющие полости. Кариес возникает вследствие нарушения обмена веществ, недостатка витаминов, микро- и макроэлементов, травматического повреждения эмали и попадания в микротрещинки инфекции. На развивающейся стадии характерные симптомы отсутствуют. По мере прогрессирования болезни становится заметно, что зубки у питомца пожелтели. Когда кариес запущен, котику становится больно жевать, поэтому он отказывается от корма, быстро худеет. Другие симптомы такие:
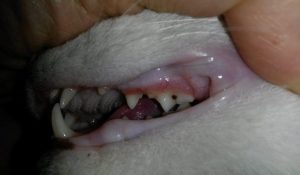
- обильное отделение слюны;
- неприятный запах изо рта;
- образование на тканях зуба темных пятен, на месте которых вскоре появляются отверстия.
Вернуться к оглавлению
Аномалии развития зубов и прикуса
Если по каким-либо причинам челюсть и зубные ряды сформированы неправильно, патология пагубно сказывается на здоровье зубов. У кошек чаще диагностируются следующие стоматологические нарушения:
- Олигодонтия. Недостающее количество зубиков.
- Полиодония. Многозубость.
- Ретенция. Зуб располагается не в челюстном ряду.
- Конвергенция. Корни очень сближены.
- Дивергенция. Коронки патологически расхождены.
- Прогения. Верхняя челюсть укорочена.
- Прогантия. Нижняя челюсть короче.
- Перекос рта. Одна из челюстных сторон расположена асимметрично.
- Одонтокластическое резорбтивное поражение. Утрата тканей зуба.
Вернуться к оглавлению
Остеомиелит
Это недуг воспалительной природы, при котором поражаются корни, десны, альвеолы, костный мозг. Причина патологии — осложнение, возникшее на фоне запущенного гнойного пульпита, кариеса, периодонтита. Характерные признаки остеомиелита:
- отек и покраснение десен;
- боль во время жевания;
- асимметрия мордочки;
- образование гнойных свищей, абсцессов;
- шаткость зубов;
- воспаление и увеличение лимфоузлов.
Вернуться к оглавлению
Периодонтит
Этим заболеванием часто страдают питомцы после 2 лет. Основные первопричины такие:
- зубной камень;
- налет;
- попадание инфекции в десну;
- травмы;
- кариес;
- пульпит;
- воспалительные болезни десен.

Периодонтит у кошек характеризуется такой симптоматикой:
- зловонный запах изо рта;
- проблемы с пережевыванием корма;
- боль при дотрагивании, патологическая подвижность больного зуба.
Вернуться к оглавлению
Гингивит десен
Распространенное заболевание, при котором воспалительные процессы поражают нежные ткани десны. Основные причины воспаления — зубной камень, недостаточная гигиена полости рта, травмы, инфекции, авитаминоз, нарушение обмена веществ. На первичном этапе развития зубная эмаль желтеет, а окружающая ткань воспаляется, краснеет, кровоточит. Другие признаки такие:
- зловонный запах из ротовой полости;
- повышенное слюноотделение;
- отек, покраснение десен;
- ухудшение аппетита, потеря веса.
Вернуться к оглавлению
Диагностика
Если по поведению удалось понять, что болит зуб у кота, важно узнать первопричину патологии и при необходимости начать лечить болезнь. Чтобы определить точный диагноз, нужно посетить ветеринара. На первичном осмотре доктор исследует ротовую полость и зубы, расспросит хозяина о поведении животного. Для определения распространенности патологического процесса может быть назначена рентгенография. Чтобы вылечить болезнь, нужен комплексный подход, поэтому заниматься самолечением противопоказано.
Какое назначается лечение?
Как лечить препаратами?
Больные и желтые зубы у кота лечит ветеринарный врач. Консервативная терапия проводится на начальных стадиях развития болезни, основные ее цели такие:
- устранить воспаление;
- уничтожить инфекцию;
- снять боль;
- предупредить распространение патологического процесса.
Эффективное лечение предусматривает применение следующих групп препаратов:
- антибиотики;
- антисептики;
- нестероидные противовоспалительные;
- обезболивающие;
- витамины и иммуновостанавливающие.
Против воспаления и отека помогают бороться такие стоматологические мази:
Хирургическая операция
Если болезнь запущена, зубик стал черный и не подлежит консервативному лечению, проводится его удаление, а ранка обрабатывается антисептическим раствором. После операции необходимо контролировать здоровье ротовой полости, проводить антибактериальное орошение, для предупреждения инфекционного воспаления принимать антибиотики.
Профилактика и уход
Чтобы предупредить возникновение стоматологических патологий, ветеринары рекомендуют начать следить за полостью рта кошечки еще с раннего возраста. Котята должны полноценно питаться, в рацион обязательно включается полноценный белок в виде белого мяса, творога, яиц, кисломолочных продуктов. Специалисты ветеринарной клиники «Зоовет» рекомендуют периодически давать питомцу специальные биодобавки, которые восполняют дефицит полезных микро- и макроэлементов, витаминов.
Не стоит забывать о чистоте полости рта. Чтобы не допустить развития таких патологий, как кариес, гингивит, периодонтит, зубной камень, рекомендуется 1—2 раза на неделю чистить домашнему любимцу зубки специальной щеткой и пастой. Животное самостоятельно удаляет налет с помощью грубых кормов. Но пища твердой консистенции не должна преобладать в рационе, потому что она травмирует десна, что приводит к зубным заболеваниям.
Источник
Лобный синусит (фронтит)

Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости хронической формой. Эта патология, в основном, встречается в детском возрасте. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости — все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие — стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль. Она может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затрудненное дыхание, снижение или отсутствие обоняния (гипосмия /аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Симптомы острого фронтита
- при наклонах головы вниз появляется интенсивная головная боль;
- выделение из носовых ходов слизи, окрашенной в желтый или зеленый цвет;
- появление отеков вокруг глаз;
- сильная головная боль может отдавать в уши и виски;
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением заболевания;
- при обострениях появляются симптомы острого фронтита; при ремиссии сохраняются давление и тяжесть в лобной части головы, которая усиливается при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- утомляемость повышена.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38°С — 40°С. При хронической форме температура может быть незначительной или отсутствовать вообще. Но отсутствие температуры при лобном синусите не свидетельствует о выздоровлении, потому что сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
Обострения фронтита
Если терапевтические действия были начаты не вовремя, симптомы заболевания усиливаются, интоксикация организма увеличивается. Гипертермия, чувство разбитости, общее плохое самочувствие может соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач – отоларинголог. Осмотр пациента при помощи специального инструментария (риноскопия и эндоскопия), проведение УЗИ, рентгена и термографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место возникновения инфекции.
Анализ крови, бактериологические и цитологическое исследования дополнят клиническую картину и помогут наметить направление лечения пациента.
Могут также понадобиться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После диагностирования выбираются проверенные терапевтические методы:
- прием антибиотиков;
- борьба с отеками;
- применение антигистаминных препаратов, капель и спреев от насморка;
- промывания и орошение солевыми растворами, зондирование, носовой душ, введение тампонов;
- физиотерапевтические мероприятия (ингаляция, УВЧ и др.).
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять.
Это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, применяя народные средства.
Самые известные – ингаляции. Это — вдыхание паров отваров лекарственных трав (ромашка, лавровый лист) с добавлением нескольких капель эфирных масел (эвкалипт, чайное дерево). Можно проводить ингаляции при помощи отварного картофеля (картофель для этого нужно очистить).
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется провести прокол. Это позволит очистить пазухи от гноя.
В более запущенных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью пазухи промывают и вводят нужный антибиотик.
Такие хирургические вмешательства проводятся под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции на протяжении 4-5 дней пациенту назначают сосудосуживающие капли. За раной необходимо тщательно ухаживать по инструкции врача и беречься от простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если заболевание спровоцировали бактерии, назначаются антибиотики. Длительность их применения -7 – 10 дней. В легких случаях назначают спреи с антибиотиками или таблетки. В тяжелых случаях назначают или препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит — результат вирусного поражения или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
- серьезно относиться к лечению любого насморка;
- такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
- постоянно промывать нос морской водой;
- правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
- одеваться по сезону, избегая переохлаждений и сквозняков;
- поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
- избегать травм головы и носовой перегородки;
- бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
- поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
- санаторно – курортное лечение;
- при подозрении на болезнь немедленно обратиться к отоларингологу.
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.
Источник