- О профилактике токсоплазмоза
- Токсоплазмоз у кошек
- Симптомы токсоплазмоза у кошек
- Данная страница не существует!
- Токсоплазмоз — симптомы и лечение
- Определение болезни. Причины заболевания
- Этиология
- Эпидемиология
- Симптомы токсоплазмоза
- Патогенез токсоплазмоза
- Классификация и стадии развития токсоплазмоза
- Осложнения токсоплазмоза
- Диагностика токсоплазмоза
- Лабораторная диагностика:
- Дифференциальная диагностика
- Лечение токсоплазмоза
- Прогноз. Профилактика
О профилактике токсоплазмоза
Роспотребнадзор напоминает, что токсоплазмоз – паразитарное заболевание человека и животных, вызываемое токсоплазмами Toxoplasma gondii, в подавляющем большинстве случаев протекающее бессимптомно.
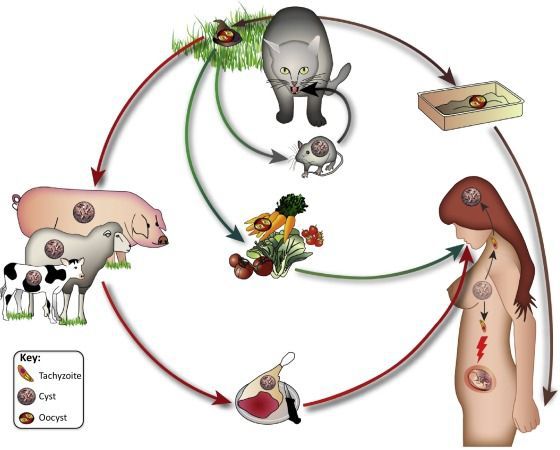
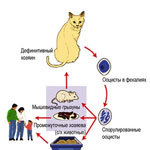
Окончательным хозяином являются домашние кошки и некоторые дикие представители семейства кошачьих (рысь, пума, оцелот, бенгальский кот, ягуар и др.)
Источником возбудителей при приобретенном токсоплазмозе для людей являются кошки, рассеивающие фекалии, содержащие ооцисты, в окружающую среду. От сельскохозяйственных животных и птиц заразиться токсоплазмозом можно только при употреблении в пищу их мяса, реже молока или яиц, если они употребляются в сыром или недостаточно термически обработанном виде.
Контакт с промежуточными хозяевами (собаками, сельскохозяйственными животными) к инфицированию людей не приводит. Больной человек не выделяет возбудителя во внешнюю среду и никакой опасности для окружающих не представляет.
Показатель инфицированности населения токсоплазмозом чрезвычайно высок: в России, Европе и Северной Америке он составляет 25-50%; в странах Африки, Южной и Латинской Америки – до 90%. Огромную опасность токсоплазмоз представляет для беременных женщин и лиц со сниженным иммунитетом. В первом случае может происходить внутриутробное инфицирование плода с самопроизвольным прерыванием беременности, мертворождением или рождением ребенка с тяжелым поражением нервной системы, глаз и других органов. Нередко, при врожденном токсоплазмозе у ребенка наблюдается тяжелая олигофрения.
У лиц со сниженным иммунитетом токсоплазмоз приобретает тяжелое течение.
Диагноз может быть поставлен на основании тщательного клинического обследования и положительных результатов серологических и аллергических реакций.
Профилактика заболевания токсоплазмозом заключается в следующем:
— Ограничение контактов с кошками;
— Соблюдение правил личной гигиены — мытье рук после работы (особенно важно при контакте с сырым мясом);
— Запрещение употребления (опробования) сырого мясного фарша, а также мясных блюд без достаточной термической обработки.
— Предупреждение инфицирования женщин во время беременности, а также тщательное обследование беременных на токсоплазмоз;
— Люди, по роду занятий соприкасающиеся с животными, а также занятые обработкой продуктов животноводства, должны пользоваться спецодеждой, перчатками, соблюдать правила личной гигиены.
— Не рекомендуется кормить домашних кошек сырым мясом
— Фекалии домашних кошек нужно ежедневно уничтожать, чтобы не допустить созревания содержащихся в них ооцист;
— Рекомендуется периодически обследовать кошек на токсоплазмоз.
Источник
Токсоплазмоз у кошек
Возбудитель токсоплазмоза был обнаружен в 1908 году французкими микробиологами Ш.Николем и Л.Мансо у грызунов.
Сегодня токсоплазмоз имеет большое распространение во всем мире. Почти половина всех млекопитающих и до 60% людей являются переносчиками данного заболевания .
Как заражаются кошки токсоплазмозом?
Заражение токсоплазмозом кошки происходит при поедании зараженных мышей, при кормлении сырыми мясными продуктами от больного токсоплазмозом животного, продуктов питания обсемененных данным паразитом, воды и т.д.
Жизненный цикл.
После попадания в организм кошки, токсоплазмы делятся на две группы. Первая группа токсоплазм локализуется в тонком отделе кишечника, где размножается, образуя при этом цисты, которые в дальнейшем кошкой выводятся с фекалиями. Поэтому владелец кошки убирая несвежие фекалии из лотка имеет реальную возможность заразиться токсоплазмозом. Процесс выделения цист продолжается около трех недель, с момента заражения кошки. После этого срока фекалии животного перестают быть источником токсоплазмоза. Другая группа токсоплазм в это же время проникает через стенки кишечника в органы кроветворения (селезенку и красный костный мозг) , размножается там и попадает в кровь, разносится по всему организму, поражая клетки внутренних органов и разрушает их, приводя к серьезным нарушениям работы органов и целых систем организма кошки.
Иногда под действием защитных сил организма передвижение и размножение токсоплазм затормаживается или прекращается совсем. В этом случае токсоплазмы оказываются запертыми во внутриклеточных цистах. В подобном состоянии они могут находиться неопределенно долгое время, из за чего токсоплазмоз у кошки часто протекает без каких либо клинических признаков болезни.
Какие кошки наиболее подвержены заражением токсоплазмозом?
Вероятность заболеть токсоплазмозом наиболее подвержены кошки моложе 1года и старше 6-7 лет, ввиду того, что данная группа животных обычно имеет недостаточно сильный иммунитет. Дополнительно в группу риска попадают:
- Кошки которым владельцы скармливают сырое мясо (большой процент мяса реализуемого через торговлю содержит цисты токсоплазм).
- Кошки гуляющие свободно (имеют возможность поймать мышь).
- Больные и ослабленные кошки ввиду слабого иммунного ответа.
- Кошки содержащиеся у владельцев в неблагоприятных условиях.
Симптомы токсоплазмоза у кошек
Инкубационный период при токсоплазмозе обычно бывает в течение нескольких недель. Обычно токсоплазмоз у кошки вызывает короткое ухудшение состояния здоровья животного — насморк у кошки, конъюнктивит у кошки, рвота у кошек, однократный понос (понос у кошки). Владельцы кошки обычно подобные симптомы принимают за отравление или простудное заболевание. В дальнейшем через 2-3 дня симптомы недомогания у кошки проходят и токсоплазмоз переходит в скрытую, а в дальнейшем и хроническую форму. Здоровая кошка благодаря своему иммунитету не позволяет токсоплазмам активно размножаться, замуровывая их в клетках, в результате чего кошка перестает быть заразной и в дальнейшем ничем не реагирует на наличие у нее в организме токсоплазм, если только не заразиться повторно токсоплазмозом.
Иногда токсоплазмоз у кошки может протекать в острой или подострой форме. При острой форме болезни кошка становится вялой, отказывается от еды, появляется высокая температура тела, кашель, чихание, насморк, слезотечение, одышка, тяжелое хрипящее дыхание. При вовлечение в патологический процесс нервной системы у кошки появляются судороги, дрожание мышц, подергивание, в тяжелых случаях – параличи. Иногда бывает нарушение в работе желудочно – кишечного тракта(рвота, понос, запор). При поражении печени – желтушное окрашивание видимых слизистых оболочек.
Подострое течение токсоплазмоза сопровождается теми же клиническими симптомами как и острое, только симптомы болезни выражены не так ярко. Отмечаем незначительное повышение температуры тела, у кошки появляется кашель, чихание, одышка, дыхание становится хрипящим, из глаз видны гнойные выделения.
Прогноз при токсоплазмозе при острой и подострой форме зависит от своевременности начатого лечения и его эффективности.
Диагностика. Диагностика токсоплазмоза у кошки должна проводится ветеринарным врачом клиники. Путем проведения серологической реакции на наличие паразита, особенно эффективным в последнее время является цитологическое исследование ПЦР. Обнаружить в ветеринарной лаборатории токсоплазм у кошки можно путем исследования фекалий на токсоплазмы. Но это возможно сделать только на протяжении 2-3 недель.
Лечение. Лечение токсоплазмоза у кошек должны проводить врачи ветеринарной клиники. Наиболее распространенным препаратом, которым пользуются при лечении токсоплазмоза, является клиндамицин. Суточную дозу препарата (от 25 до 50мг на 1 кг веса животного, разделяют на несколько приемов) 2-4. Курс лечения составляет 2-4 недели. Часто клиндамицин для повышения его эффективности назначают вместе с пириметрином. Во время лечения больному животному, чтобы не пострадал костный мозг необходимо ежедневно давать 5 мг фолиевой кислоты. После проведения лечения необходимо провести контрольное исследование в ветеринарной лаборатории. Кроме этого препарата при лечении токсоплазмоза используют:
- Ровамицин – 100 000 (¼ таблетки для кошек весом 4 кг), внутрь 2 раза в день. Курс лечения составляет 3-4 недели.
- Фансидар (дараприм) – 1мг/кг (¼ таблетки для кошек весом 4-5 кг), внутрь 1 раз в 5 дней во избежание запоров, курс лечения должен состоять из 6-8 приемов.
- Сульф 120 – 1 таблетка на 4 кг веса животного, задается внутрь 2 раза в день, курс лечения составляет 2-3 недели.
- Зинаприм – 0,1 мг/кг, внутримышечно, курс лечения 10-14 дней.
- Бисептол -30 мг/кг, внутрь 3 раза в день, курс лечении 2-3 недели.
Беременным кошкам при лечении токсоплазмоза нельзя применять сульфаниламиды и пиратамин, для них применяют спирамицин.
При сильной интоксикации организма и яркой клинике кошке внутривенно вводят раствор глюкозы.
Для поддержки иммунитета применяют витамины групп В и С, фолиевую кислоту. Применяются иммуномодуляторы – гамавит, фоспринил, гамапрен, мастим.
Владельцам животного необходимо иметь ввиду, что курс лечения токсоплазмоза у кошки длится от 1месяца до 3-х месяцев. Во время курса лечения уровень антител к токсоплазме в крови контролируют каждые 2 недели. Проведенное лечение считается эффективным при получении подряд двух отрицательных результатов антител.
Исходя из того, что во время лечения возможно развитие у кошки мочекаменной болезни, необходимо применить противовоспалительные препараты, а также мочегонные препараты растительного происхождения.
Профилактика. Профилактика токсоплазмоза у кошки должна строиться на:
- Исключение кормления кошки сырым мясом, если нет такой возможности, то мясо необходимо давать в проваренном или промороженном виде.
- Кошачий лоток необходимо чистить ежедневно, два раза в неделю его дезинфицировать 10% раствором аммиака.
- Исключить возможность охоты Вашей кошки на мышей, крыс и птичек.
- Во время прогулки не допускать общения с бездомными и дворовыми животными.
В некоторых ветеринарных клиниках для профилактики токсоплазмоза имеется вакцина Т- 263 для кошек из мутантного штамма (брадизоитов). Данную вакцину применяют котятам в возрасте 9-12 недель.
Источник
Данная страница не существует!
Услуги инфекционной клиники
Диагностика, профилактика и лечение
Фиброэластометрия и УЗ-диагностика молочных желез, щитовидной железы, мошонки, брюшной полости
Биохимия. Анализ крови: общий, клинический. Анализы на витамины, микроэлементы и электролиты. Анализ на ВИЧ-инфекцию, вирусные гепатиты, бактерии, грибки и паразиты
Максимально точное определение выраженности фиброза печени неинвазивным методом при помощи аппарата FibroScan 502 TOUCH
Гинеколог в H-Сlinic решает широчайший спектр задач в области женского здоровья. Это специалист, которому вы можете полностью доверять
Дерматовенерология в H-Сlinic — это самые современные и эффективные алгоритмы диагностики и лечения заболеваний, передающихся половым путем, грибковых и вирусных поражений, а также удаление доброкачественных невусов, бородавок, кондилом и папиллом
Возможности вакцинопрофилактики гораздо шире Национального календаря прививок. H-Clinic предлагает разработку плана вакцинации и современные высококачественные вакцины в наличии
Терапевт в H-Сlinic эффективно решает задачи по лечению заболеваний, которые зачастую могут становиться большой проблемой при наличии хронического инфекционного заболевания
Врач-кардиолог H-Сlinic проведет комплексную диагностику сердечно-сосудистой системы и при необходимости назначит эффективное терапию. Сердечно-сосудистые проблемы при инфекционных заболеваниях, требуют специфичных подходов, которые мы в состоянии обеспечить
Наша цель — новое качество вашей жизни. Мы используем современные диагностические алгоритмы и строго следуем наиболее эффективным протоколам лечения.
Общая терапия, Инфекционные заболевания, Гастроэнтерология, Дерматовенерология, Гинекология, Вакцинация, УЗИ и фиброэластометрия, Кардиология, Неврология
Биохимия, Общий/клинический анализ крови, Витамины и микроэлементы/электролиты крови, ВИЧ-инфекция, Вирусные гепатиты, Другие инфекции, бактерии, грибки и паразиты, Комплексы и пакеты анализов со скидкой
В наличии и под заказ качественные бюджетные решения и препараты лидеров рынка лечения инфекционных болезней. Аптека H-Clinic готова гибко реагировать на запросы наших клиентов. Мы поможем с оперативным поиском препаратов, которые обычно отсутствуют в сетях.
Источник
Токсоплазмоз — симптомы и лечение
Что такое токсоплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Токсоплазмоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое простейшими внутриклеточными паразитами — токсоплазмами, которые попадая в организм человека могут при условиях иммунодефицита поражать нервную ткань, среды глаза, сердечно-сосудистую и ретикулоэндотелиальную системы, вызывая поражение организма той или иной степени тяжести. Болезнь относится к группе TORCH-комплекса, т. е. вызывает врождённую патологию.
Этиология
- 1908 год: французские учёные Ch. Nicolle и L. Manceaux выявили у грызунов микроорганизм, получивший родовое название Toxoplasma (в пер. с франц. taxon — дуга, plasmon — форма) и видовое — gondii (по названию грызунов).
- 1923 год: чешский офтальмолог I. Yanku установил роль токсоплазмы в патологии человека, описав симптомы врождённого токсоплазмоза у погибшего ребёнка и выделив паразита из сетчатки глаза.
- 1938-1939 год: американские исследователи доказали возможность передачи инфекции от матери к плоду через плаценту и прижизненно выделили паразитов от больного ребёнка.
Таксономия:
Вид — Toxoplasma gondii
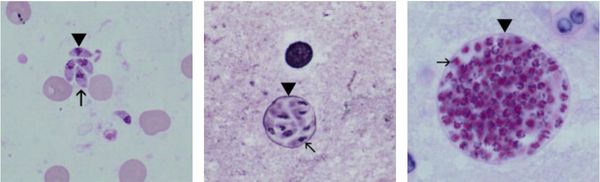
Токсоплазмы обитают в мире в трёх формах:
- трофозоиты (тахизоиты);
- цисты (брадизоиты);
- ооцисты.
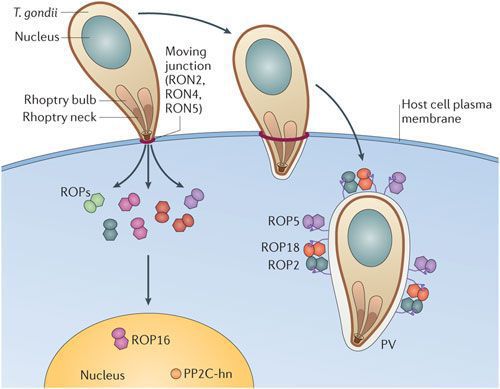
Трофозоиты достигают 4-7 мкм в длину и 2-4 мкм в ширину. Их тело по форме напоминает полумесяц с заострённым передним и закруглённым задним концами, состоит из пелликулы (покровной ткани) и различных органелл. Такие паразиты обитают во всех клетках млекопитающих кроме эритроцитов, размножаются путём деления. Могут создавать движение, активно проникая в клетки хозяина через клеточную мембрану или посредством фагоцитоза (захвата и переваривания клетки). Обнаруживаются в тканях в острой стадии инфекции. Их скопление внутри одной клетки называют псевдоцистой. Трофозоиты неустойчивы вне клетки и во внешней среде, быстро погибают при высушивании, прогревании и применении дезинфицирующих средств. Хорошо окрашиваются по Романовскому. Чувствительны к различным химиопрепаратам (сульфаниламидам, некоторым макролидам и другим).
Цисты размерами до 100 мкм отличаются плотной оболочкой, через которую не могут проникнуть антитела или лекарственные препараты. Внутри оболочки сосредоточено 3000-5000 паразитов, со временем они увеличиваются. Цисты формируются в организме хозяина (в основном в скелетных мышцах, миокарде и ЦНС) и живут там десятки лет. Чрезвычайно устойчивы к воздействиям внешних факторов. При адекватной иммунной системе могут пожизненно находиться в состоянии функционального покоя и не приносить никакого вреда организму человека.
Ооцисты играют основную роль в передаче инфекции. Они представляют собой овальные образования 10-12 мкм в диаметре. Их развитие и формирование длится 3-24 дня и проходит в слизистой оболочке тонкой кишки кошек. Затем в течение 7-20 дней паразиты выделяются с испражнениями, после этого срока новые фекалии кошки уже не заразны. За сутки с испражнениях животного выделяется до 10 миллионов ооцист. Спустя 2-3 дня при температуре 24 °C происходит споруляция ооцист — образование спор. При благоприятных условиях микроорганизмы сохраняются во внешней среде до года и дольше.
Существует множество штаммов токсоплазм, одни из которых отличаются высокой вирулентностью, а другие относительно маловирулентны. [1] [2] [7] [9]
Эпидемиология
Учитывая большое количество латентных форм, заболевание не поддаётся общему исчислению — им может быть заражено не менее 1,5 миллиардов человек. Только ежегодно регистрируется около 200 тысяч случаев внутриутробного инфицирования.
Распространение возбудителя повсеместное — токсоплазма обнаружена на всех материках. После заражения паразиты способны пожизненно сохранятся в организме большинства животных и птиц. Количество случаев приобретённого токсоплазмоза в разных странах колеблется: от 85 % во Франции и Мадагаскаре до 15 % в США и Англии.
- Фекально-оральный:
- водный и пищевой путь — при недостаточной термической обработке, чаще при употреблении сырого мяса и фарша;
- контактно-бытовой путь — при несоблюдении санитарных норм в повседневной жизни, например, при общении с кошками.
- Вертикальный путь (от матери к плоду) — преимущественно при первичном заражении матери во время беременности, часто у ВИЧ-инфицированных в стадии СПИДа.
- Артифициальный путь — при пересадке органов, в которых расположены цисты, пациенту с плохим иммунитету.
- Аэрогенный путь — при попадании инфицированной ооцистами пыли в рот человека.
- Контактный путь — при повреждении целостности кожных покровов. Встречается крайне редко, в основном у работников лабораторий и скотобоен, отмечен лишь в некоторых источниках, явного практического значения не имеет.
От человека к человеку заболевание не предаётся (кроме случаев каннибализма). Нельзя заразиться посредством укуса насекомых и при половом контакте.
Инфицирование токсоплазмой вызывает устойчивый пожизненный иммунитет к повторному заражению, однако известны случаи рецидива первичной инфекции при заражении другим высоковирулентным штаммом (у беременных, заразившихся при употреблении сырого мяса с другого континента). [1] [3] [5] [8] [9]
Симптомы токсоплазмоза
Инкубационный период при манифестных формах (явных проявлениях болезни) длится от двух недель до двух месяцев.
Специфичных симптомов, характерных именно для токсоплазмоза, не существует.
В большинстве случаев приобретённого токсоплазмоза заболевание протекает бессимптомно или со стёртой клиникой, напоминающей нетяжёлое ОРЗ: кратковременная лихорадка, слабость, недомогание, повышение температуры до 38,0 °C, увеличение периферических лимфоузлов, небольшое увеличение печени и селезёнки.
Доказано, что токсоплазма может оказывать влияние на психику человека. Это выражается в учащении рискованных действий, снижении концентрации внимания, повышенной нервозности, у лиц с тяжёлым острым или длительным хроническим активным течением повышен риск развития шизофрении.
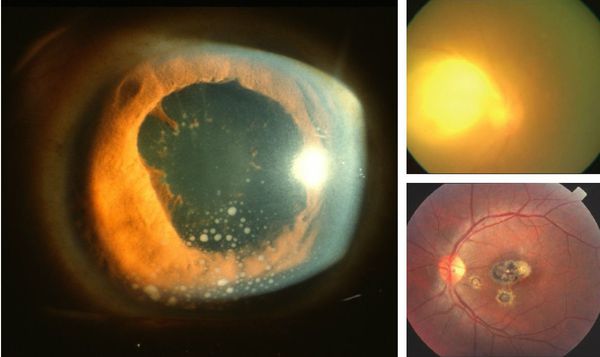
Иногда заболевание проявляется изолированной глазной формой — длительно текущие увеиты, иридоциклиты и хориоретиниты. Как правило, эти нарушения являются поздними проявлениями нераспознанного ранее врождённого процесса.
У людей с выраженным иммунодефицитом (ВИЧ, пересадка органов с последующей цитостатической терапией) возможно развитие генерализованного процесса с поражением нескольких органов (головного мозга, сердца, печени, почек, лёгких), нередко очень тяжёлого течения, проявляющегося в виде синдрома полиорганной недостаточности.
Токсоплазмоз у беременных может протекать в различных клинических вариантах и представляет опасность не столько для самой беременной (исключая тяжело протекающие патологии у беременных со СПИДом), сколько для плода.
При первичном заражении беременной токсоплазмозом имеет значение срок гестации:
- При инфицировании в первом триместре передача возбудителя плоду происходит лишь в 4 % случаев (к 13 неделе — в 6 %), но заканчивается, как правило, гибелью плода и выкидышем на ранних сроках. Если первичная инфекция у матери в первом триместре доказано, но выкидыш до 13 недели беременности не произошёл, то крайне высока вероятность, что внутриутробной передачи не было и ребёнок будет здоров.
- При инфицировании во втором триместре (особенно на 24-26 неделях) риск внутриутробной передачи резко возрастает и достигает 30-40 %, причём сопровождается развитием тяжёлых проявлений заболевания — одновременное увеличение селезёнки и печени, воспаление сосудистой оболочки и сетчатки глаза, поражения ЦНС в виде гидроцефалии, кальцификация, сыпь, миокардит, пневмония и другие.
- При заражении матери в третьем триместре передача инфекции ребёнку происходит с частотой до 90 %, однако проявления заболевания являются латентными или субклиническими и могут появиться спустя годы после рождения (отставание в развитии, нарушения зрения). [1][2][4][9]
Патогенез токсоплазмоза
Входные ворота токсоплазмоза — ротовая полость, оттуда ооцисты попадают в кишечник человека. Далее при развитии паразита (делении его клеток) образуются трофозоиты, которые мигрируют в различные органы и ткани (преимущественно в ЦНС и мышечную). В клетках они формируют псевдоцисты — большое количество размножающихся паразитов.
По мере развития и размножения токсоплазм поражённые клетки разрушаются, происходит заражение новых здоровых клеток, и при попадании возбудителя в кровоток паразиты разносятся по всему организму. Образуются некрозы с формированием фиброзной ткани и кальцификацией (отложение солей кальция в организме).
Под воздействием иммунитета безоболочечные трофозоиты превращаются в брадизоиты (оболочечные скопления токсоплазм), т.е. в тканевые цисты, которые сохраняются десятками лет в неактивном состоянии и при значительном снижении иммунитета способны к обратной трансформации с развитием обострения.
При первичной инфекции у беременных возбудитель проникает в ткани плода и вызывает воспалительный процесс, причём в разные периоды развития наблюдается различный характер воспаления: у эмбриона происходит лишь альтерация (дистрофия и некроз ткани без фиброза), в раннем фетальном периоде дополняется повышенным образованием соединительной ткани (фиброзом), а в позднем фетальном периоде присоединяется сосудистый компонент. Отсюда вытекают различные по характеру и тяжести поражения плода, которые зависят от сроков инфицирования матери. [1] [2]
Классификация и стадии развития токсоплазмоза
По течению процесса токсоплазмоз бывает:
- острым — до одного месяца;
- подострым — 1-3 месяц;
- хроническим — более трёх месяцев.
По клиническим признакам выделяют пять форм заболевания:
- Врождённый острый токсоплазмоз:
- манифестная форма (с указанием ведущих проявлений);
- субклиническая форма (с указанием способа верификации диагноза).
- Врождённый хронический токсоплазмоз:
- обострение / ремиссия;
- с резидуальными (остаточными) явлениями / без резидуальных явлений.
- Врождённый латентный токсоплазмоз.
- Приобретённый острый токсоплазмоз.
- Приобретённый хронический токсоплазмоз.
По степени тяжести заболевание бывает:
- лёгким;
- среднетяжёлым;
- тяжёлым (врождённая инфекция, токсоплазмоз при СПИДе).
По наличию осложнений выделяют:
- осложнённый токсоплазмоз;
- неосложнённый токсоплазмоз.
В Международной классификации болезней 10 пересмотра выделены шесть типов заболевания:
- B58.0 Токсоплазмозная окулопатия;
- B58.1 Токсоплазмозный гепатит (K77.0*);
- B58.2 Токсоплазмозный менингоэнцефалит (G05.2*);
- B58.3 Легочный токсоплазмоз (J17.3*);
- B58.8 Токсоплазмоз с поражением других органов;
- B58.9 Токсоплазмоз неуточнённый. [1][2][3]
Осложнения токсоплазмоза
При врождённой форме может возникнуть гидроцефалия, микроцефалия, задержка психомоторного развития и слепота. Эти осложнения сопровождаются увеличением или уменьшением размеров черепа, различными неврологическими расстройствами — косоглазием, судорогами, трудностью с сидением и держанием головы, рвотой и другими.
При глазной форме заболевания развивается слепота, снижение остроты зрения и воспалительные явления всех сред глаза. Причём возможно как рождение с грубыми дефектами зрения, так и появление воспалительных явлений и нарушения зрения спустя много лет после рождения.
Токсоплазмоз у иммунокомпрометированных людей осложняется шизофренией, токсоплазменный энцефалитом и полиорганной недостаточностью — тяжёлой патологией различных органов при выраженном иммунодефиците. При этом свойственна картина тяжёлого энцефалита. Прогноз, как правило, неблагоприятный. [1] [5] [8] [9]
Диагностика токсоплазмоза
Лабораторная диагностика:
- Клинический анализ крови: снижение уровня тромбоцитов, увеличение количества лимфоцитов и эозинофилов.
- Биохимический анализ крови: возможно повышение уровня трансаминаз и билирубина.
- Иммуноферментный анализ (ИФА):
- Выявление специфических антител класса M — острая инфекция или её реактивация. Имеет ряд недостатков — низкая специфичность, длительная циркуляция в организме, иногда до года после острого процесса. В сложных случаях уточнение следует производить при помощи метода «двойной сэндвич» или «иммунозахват» IgM ELISA.
- Выявление специфических антител класса G (клеток памяти) — носительство, инфицированность — появляются в среднем со второй недели заболевания и достигают пика на 1-2 месяце, сохраняются пожизненно, за исключением СПИД-ассоциированных заболеваний.
- Авидность IgG — уточнение давности заболевания. Недостатком является отсутствие стандартизации результатов, что зачастую приводит к различным ошибкам интерпретации. Наибольшее значение имеет высокая авидность, остальные результаты низкой и слабой авидности могут быть ошибочными и не должны трактоваться как недавно перенесённое заболевание при отсутствии других подтверждающих этот факт тестов.
- ПЦР-диагностика: выявление ДНК токсоплазмы в крови, других жидкостях и тканях человеческого организма. Особенно информативна в диагностике генерализованного, глазного и врождённого токсоплазмоза, в т. ч. в антенатальном периоде путём проведения амнио (не ранее 16 недель) и кордоцентеза (с 18 недели беременности).
- УЗИ-диагностика: внутриутробное выявление гидро- и микроцефалии, кальцификатов, гепатоспленомегалии и выраженной задержки развития. [1][2][4][5][6]
Дифференциальная диагностика
Токсоплазмоз — это инфекция с необычайно разнообразными проявлениями, поэтому ввиду неспецифичности проявлений основное место в дифференциальной диагностике отводиться лабораторному обследованию, а именно специфическим серологическим тестам.
Необходимо исключить следующие заболевания:
- инфекционный мононуклеоз (ВЭБ-инфекцию) — боли в горле, преимущественное увеличение затылочных и заднешейных лимфоузлов, характерные изменения гемограммы (появление большого количества атипичных мононуклеаров и отсутствие столь выраженных изменений при врождённом течении), положительные IgM и ПЦР крови;
- цитомегаловирусная инфекция — лимфоцитарный характер гемограммы, частое поражение слюнных желёз, положительные IgM, ПЦР крови;
- туберкулёз — длительное постепенное начало, лёгкий субфебрилитет (до 38,0 °C), ночная потливость, нездоровый румянец на щеках, кашель, специфические изменения в лёгких, положительные пробы на туберкулёз, выявление бациллы Коха в мокроте;
- лимфопролиферативные заболевания (лимфома Ходжкина, неходжкинские лимфомы) — специфические изменения при биопсии поражённой ткани (лимфоузлов);
- ВИЧ-инфекция — наличие факта возможного заражения, увеличение всех групп лимфоузлов, положительная серология;
- саркоидоз — специфические изменения в лёгких, положительные результаты гистологического исследования. [1][2][5]
Лечение токсоплазмоза
Большинство случаев приобретённого токсоплазмоза протекают в лёгкой или бессимптомной форме, они не регистрируются и, по-видимому, не нуждаются в каком-либо лечении.
Необходимость проведения специфической этиотропной терапии возникает лишь у некоторых групп пациентов:
- беременные с доказанным первичным инфицированием (в ряде случаев при реактивации хронической инфекции);
- дети с врождённой формой токсоплазмоза (при наличии явных клинических и лабораторных проявлений заболевания, субклинических и инаппарантных формах) — сроки и объём терапии зависят от конкретных данных;
- иммунокомпрометированные люди, у которых токсоплазмоз (острый или в фазе реактивации хронического процесса) протекает с выраженными клинико-лабораторными проявлениями. Основное направление воздействия в этом случае должно быть на устранение причины иммунодефицита, повышение уровня СД4 клеток.
Проведение лечения может осуществляться как в стационаре, так и амбулаторно в зависимости от выраженности процесса, реакции пациента на вводимые препараты, необходимости тех или иных вариантов патогенетического и симптоматического обеспечения. [1] [4] [7]
Прогноз. Профилактика
При приобретённом токсоплазмозе у иммунокомпетентных лиц прогноз благоприятный, у иммунокомпрометированных лиц (СПИД) прогноз серьёзен, нередки летальные исходы.
При врождённом токсоплазмозе исход заболевания зависит от сроков инфицирования плода:
- при инфицировании в первом триместре, как правило, происходит выкидыш;
- в более поздние сроки последствия варьируются от тяжёлых до резидуальных форм.
Основным методом профилактики приобретённого и врождённого токсоплазмоза является соблюдение санитарно-гигиенических правил, особенно беременными, не имеющими антител класса G к токсоплазмам:
- ограничение контакта с кошками;
- запрет на употребление сырого мяса, фарша и морепродуктов;
- тщательная промывка зелени, фруктов и овощей;
- мытьё рук перед едой;
- работа на приусадебном участке только в перчатках.
Для беременных особенно важен скрининг антител к токсоплазме, позволяющий выявить активно протекающее заболевание или риск его возникновения, а также вовремя провести медикаментозную профилактику острого токсоплазмоза беременной и снизить риск врождённой инфекции на 60 %. При отсутствии антител класса G в первом триместре необходимо отслеживать антитела IgM и IgG не только в тертьем, но и во втором триместре беременности.
В очаге токсоплазмоза противоэпидемические мероприятия не проводятся, вакцина на разработана. [2] [3]
Источник