Оценка хроматических зрачковых реакций и ее применение в ветеринарной офтальмологии
Автор: Васильева Екатерина Валерьевна, ветеринарный врач-офтальмолог. Ветеринарная клиника неврологии, травматологии и интенсивной терапии, г. Санкт-Петербург.
Частыми пациентами ветеринарного врача-офтальмолога бывают собаки и кошки, у которых наблюдается ухудшение зрения или полная его потеря. Для определения причины таких состояний проводится комплексное офтальмологическое обследование, в том числе и анализ зрачковых реакций (зрачкового рефлекса).
Зрачковый рефлекс – рефлекторное изменение диаметра зрачка в зависимости от интенсивности падающего на глаз света. При ярком свете зрачок сужается, при слабом свете – расширяется.
Различают прямую зрачковую реакцию (сужение зрачка освещаемого глаза) и содружественную (сужение зрачка глаза, противоположного освещаемому).
Изменение размера зрачка происходит благодаря работе мышц радужной оболочки: сфинктера и дилятатора. Сфинктер радужки (сужает зрачок) представлен гладкомышечными волокнами, расположенными циркулярно в зрачковой части радужки, иннервируется парасимпатической нервной системой, а дилятатор (расширяет зрачок) представлен гладкомышечными волокнами, расположенными радиально в цилиарной зоне радужки, иннервируется симпатической нервной системой.
Первый компонент зрачкового рефлекса – фоторецепторы: палочки и колбочки. В них содержатся пигменты, активируемые фотонами света, после активации пигмента начинается цепная химическая реакция, приводящая к формированию нервного импульса, передаваемого с фоторецепторных клеток на другие клетки сетчатки: биполярные, амакриновые, ганглионарные; далее по аксонам ганглионарных клеток, формирующим зрительный нерв, импульс доходит до хиазмы. Хиазма – зрительный перекрест, где часть волокон правого зрительного нерва переходят на левую сторону, а часть волокон левого зрительного нерва – на правую. У собак количество переходящих волокон 75%, у кошек 63%. После хиазмы импульс продолжает передаваться по зрительному тракту, большая часть волокон (80%) идет к латеральному коленчатому ядру и далее передает сигнал для формирования зрительного образа. 20% волокон зрительного тракта отделяются до латерального коленчатого ядра и идет в претекальное ядро среднего мозга, где происходит синапс. Аксоны претекальных клеток идут в парасимпатическое окуломоторное ядро (ядро Эдингера-Вестфаля), часть волокон перекрещивается и идет в противоположное ядро Эдингера-Вестфаля.
Эфферентные (двигательные) парасимпатические аксоны покидают окуломоторное ядро (Эдингера-Вестфаля) в составе двигательного аксона окуломоторного нерва (CN III) и входят в орбиту через орбитальную щель. В орбите вентральнее зрительного нерва есть цилиарный ганглий, где происходит синапс, постганглионарные волокна в составе коротких цилиарных нервов входят в глазное яблоко около зрительного нерва и иннервируют сфинктер радужки.
Оценка зрачкового рефлекса происходит обычно с использованием белого света от ручки-фонарика или трансиллюминатора, или щелевой лампы. В норме зрачок быстро сужается в ответ на световой раздражитель (прямой рефлекс), одновременно сужается и зрачок другого глаза (содружественный рефлекс). Замедленный, неполный, отсутствующий прямой или содружественный зрачковый рефлекс – это следствие нарушения в передаче импульса от сетчатки до головного мозга. Для того чтобы точнее понять, где произошло нарушение в передаче импульса, и определить дальнейшую диагностику и лечение, проводят оценку зрачковых реакций на свет определенной длины волны.
За последние 10 лет установлено, что не только палочки и колбочки обеспечивают принятие светового раздражителя и формирование нервного импульса, вызывающего зрачковый рефлекс. Было выяснено, что зрачковый рефлекс, дазл рефлекс (рефлекс на ослепление) может быть у животного с практически полным отсутствием фоторецепторов. Данное явление объясняется наличием особой субпопуляции ганглионарных клеток – внутренних светочувствительных ганглионарных клеток сетчатки (ipRGC), содержащих светочувствительный пигмент на основе витамина А – меланопсин. Меланопсин при стимуляции светом также дает начало химической реакции, приводящей к формированию нервного импульса, который по проводящим путям передает сигнал в структуры среднего мозга, ответственные за зрачковый рефлекс, регуляцию циркадных ритмов, дазл рефлекс.
Специфические спектральные свойства (активация светом с разной длиной волны) палочко-колбочкового и меланопсин-опосредованного зрачкового ответов позволили разработать метод диагностики, который позволяет дифференцировать заболевания, поражающие систему фоторецепторов, и заболевания зрительного нерва, проводящих путей и среднего мозга.
Фоторецепторы сетчатки (палочки и колбочки) имеют различные пигменты, обуславливающие фотохимические реакции в рецепторе. Палочки содержат родопсин, обладающий максимальной чувствительностью к свету с длиной волны около 508 нм (голубой). Колбочки бывают с коротковолновым опсином, наиболее чувствительным к свету с длиной волны 420 нм (синий), и со средневолновым опсином, наиболее чувствительным к свету с длиной волны 531 нм (зеленый). Меланопсин фоточувствительных ганглионарных клеток наиболее чувствителен к синему свету с длиной волны 480 нм (рис. 1).
С помощью схемы понятно, что синий цвет (480 нм) активирует коротко- и средневолновые опсины колбочек, родопсин палочек и меланопсин, а красный цвет (630 нм) активирует родопсин палочек и средневолновой опсин колбочек (не активирует меланопсин ганглионарных клеток). Так, красный свет (630 нм) вызывает только фоторецепторный хроматический зрачковый рефлекс, а синий свет (480 нм) – суммарный фоторецепторный и ганглионарный меланопсин-обусловленный (рис. 2), поэтому при использовании красного света в здоровом глазу сужение зрачка происходит в меньшей степени, чем при использовании синего света.
Для удобства воспроизведения света определенной длины волны разработаны приборы: Melan-100, Iris-Vet (рис. 3. Прибор Iris-Vet), они генерируют красный свет с длиной волны 630 нм и синий с длиной волны 480 нм, яркостью 200 kcd/м2.
Исследование при помощи прибора Iris-Vet безболезненное, проводится без общей анестезии, занимает около 3 минут. Проводят исследование в темном помещении и освещают глаза по очереди сначала красным светом в течение 10 секунд, далее синим светом в течение 10 секунд, оценивают скорость и степень сужения зрачка.
Зрачок здорового животного сужается на красный и синий свет быстро до диаметра 3-4 мм (рис. 4 и 5).
Нарушение сужения зрачка на красный свет позволяет судить о патологии фоторецепторов сетчатки. В этом случае рекомендуется проведение диагностических исследований непосредственно сетчатки (электроретинография). При нарушении сужения зрачка на синий свет можно предполагать нарушение в передаче импульса по зрительному нерву и участкам головного мозга, что является показанием для проведения дополнительных исследований нервной системы, например магнитно-резонансной томографии.
Заболевания, которые можно дифференцировать при помощи хроматических зрачкомоторных реакций: внезапная дегенерация сетчатки, иммуноопосредованный ретинит, наследственная дегенерация сетчатки, хориоретинит/ретинит, отслойка сетчатки, глаукома, оптический неврит/менингит, опухоль гипофиза, опухоль хиазмы, опухоль мозга/повреждение зрительной коры, внутренняя/наружная офтальмоплегия.
Рассмотрим некоторые заболевания, которые нередко встречаются в практике ветеринарного врача-офтальмолога.
Внезапная дегенерация сетчатки
У животного происходит внезапная потеря зрения, при этом офтальмоскопическая картина – норма, зрачковый рефлекс на белый свет – замедлен, при проведении электроретинографии (ЭРГ) – существенное снижение амплитуд.
В связи с тем, что поражается фоторецепторный слой, а ганглионарные клетки не поражаются, будет наблюдаться отсутствие реакции зрачка на красный свет (рис. 6), и хорошая реакция на синий.
Иммуноопосредованный ретинит
Клиническая картина напоминает внезапную дегенерацию сетчатки: потеря зрения, офтальмоскопические признаки патологии отсутствуют, однако ЭРГ демонстрирует практически нормальные амплитуды.
Реакция на красный свет отсутствует, но связано это с тем, что при данном заболевании страдают не фоторецепторы, а передача сигнала от рецепторов к ганглионарным клеткам. Реакция зрачка на синий свет нормальная.
Прогрессирующая атрофия сетчатки
Клинические признаки развиваются постепенно со снижения зрения в сумерках до полной потери зрения, офтальмоскопические признаки на ранних стадиях могут быть не выражены, на поздних стадиях наблюдается гиперрефлексия тапетума, сужение сосудов сетчатки, ЭРГ на поздних стадиях показывает снижение амплитуд.
На ранней стадии заболевания реакция зрачка на красный свет будет незначительная, на синий – хорошая. На поздних стадиях реакции на красный свет не будет, на синий – незначительная (связано с дегенеративными изменениями в ганглионарных клетках сетчатки на поздних стадиях).
В исследованиях С. Yeh по определению колбочковой дегенерации у миниатюрных австралийских овчарок (дневная слепота) исследования хроматических зрачкомоторных реакций выявили сильное снижение у пораженных животных реакции на красный свет при нормальной реакции на синий свет.
Отслойка сетчатки
При отслойке сетчатки на значительной площади отмечается потеря зрения, офтальмоскопические характерные признаки: зрачковый рефлекс на белый свет замедлен, ЭРГ демонстрирует сильное снижение амплитуд.
Реакция на красный свет будет отсутствовать из-за повреждения наружных участков фоторецепторов, происходящего при отслойке, а реакция на синий свет будет хорошей (за исключением случаев иммуноопосредованной или старой (более 5 недель) отслойки, тогда реакции на синий свет не будет).
Неврит зрительного нерва
Заболевание характеризуется резкой потерей зрения, наблюдается мидриаз, при офтальмоскопии диск зрительного нерва отечен, контур его нечеткий, зрачковая реакция на белый свет отсутствует, ЭРГ – без существенных изменений амплитуд.
В связи с поражением зрительного нерва импульс, воспринятый фоторецепторами и ганглионарными клетками, не передается в мозг, поэтому у пораженного животного нет реакции зрачка ни на красный, ни на синий свет.
Функция зрительного нерва также может быть нарушена при патологиях развития глазного яблока (колобома зрительного нерва); если колобома большого размера, зрительная функция невозможна и зрачковой реакции на синий свет также не будет (рис. 7.).
Исследование при помощи прибора Iris-Vet имеет большое значение в рамках предоперационного обследования животных с катарактой в рамках подготовки к факоэмульсификации.
У животных с прозрачными внутриглазными средами возможно применение офтальмоскопии как ценного диагностического метода, а у животных со зрелой катарактой офтальмоскопия невозможна, у них уже наблюдается потеря зрения, что может быть также симптомом заболевания сетчатки. Для оценки состояния заднего сегмента глаза, наличия/отсутствия отслойки сетчатки, дегенерации сетчатки (прогрессирующей атрофии сетчатки) проводят УЗИ глазного яблока и ЭРГ. Оценка хроматических зрачковых реакций у пациента с катарактой позволяет быстро, неинвазивно, без затрат на оборудование и обучение получить информацию о функции системы фоторецепторов и зрительного нерва.
В исследованиях S. Grozdanic у здоровых собак и собак с катарактой без патологии сетчатки реакция на красный и синий свет была хорошей, а у собак с катарактой с дегенерацией сетчатки или с отслойкой сетчатки реакция на красный свет была существенно снижена, реакция на синий свет у этих собак была также сильно снижена на поздних стадиях заболевания (отслойки/дегенерации).
Как у любого диагностического метода, у данного метода есть определенные ограничения в применении: выраженная атрофия радужки (зрачковый рефлекс будет неполным из-за атрофии сфинктера радужки), тяжелый увеит, вызывающий миоз, ишемия сфинктера радужки при глаукоме, внутренняя или наружная офтальмоплегия, недавнее использование препаратов для расширения или сужения зрачка, наличие в головном мозге воспалительного или неопластического процесса, общая анестезия/глубокая седация пациента.
В заключение необходимо отметить, что оценка зрачковых реакций на красный и синий свет при помощи прибора Iris-Vet помогает быстро и качественно локализовать нарушение передачи зрительного импульса у животных с потерей зрения, ухудшением зрения, а также у животных с потерей зрения и непрозрачными внутриглазными средами. Локализация патологии позволяет сузить спектр дополнительных диагностических процедур, тем самым быстрее установить диагноз и приступить к лечению.
Источник
Видео
Проведение неврологического осмотра в практике ветеринарного врача / Neurological examination in veterinary practice
Еще фото
Автор (ы): П.С. Каратаев, ветеринарный врач (leon.karataev@gmail.com) / P. Karataiev, DVM
Организация(и): Ветеринарная клиника «Зоолюкс», г. Киев / Veterinary Clinic «Zoolux», Kiev
Журнал: №4 — 2014
Ключевые слова: неврологический осмотр, нервная система, головной мозг, спинной мозг, реакция, рефлекс
Key words: neurological examination, nervous, system, the brain, spinal cord, response, reflex
Аннотация
Данная статья посвящена проведению неврологического осмотра собак и кошек как первому этапу в диагностике неврологических нарушений у мелких домашних животных. В статье будут описаны основы анатомии нервной системы, техника и принципы проведения неврологического осмотра и интерпретация полученных данных.
Summary
This article is devoted to neurological examination of dogs and cats, as the first step in the diagnosis of neurological disorders in small animals. This article will describe the basics of anatomy of the nervous system, principles of neurologic examination and interpretation of these data.
С1-С7
сегменты спинного мозга с первого по седьмой шейный
ГМ
Т1-Т13
сегменты спинного мозга с первого по тринадцатый грудной
КТ
L1-L7
сегменты спинного мозга с первого по седьмой поясничный
МРТ
S1-S3
сегменты спинного мозга с первого по третий крестцовый
НДН
нижний двигательный нейрон
ВДН
верхний двигательный нейрон
СМ
ГБЧ
глубокая болевая чувствительность
ЧМН
Немного анатомии
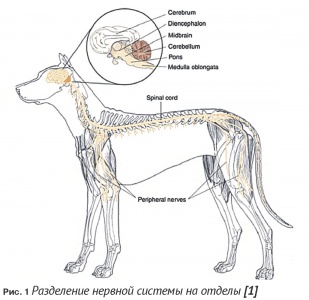
С практической точки зрения всю нервную систему можно разделить на центральную и периферическую части. К центральной нервной системе относятся головной и спинной мозг; к периферической – периферические нервы (черепно-мозговые и спинномозговые), нервно-мышечные соединения и мышцы (Рис. 1).
Функционально головной мозг состоит из трех частей: передний мозг (полушария головного мозга и промежуточный мозг), ствол мозга (средний мозг, мост, продолговатый мозг) и мозжечок. Такое деление обусловлено тем, что при поражении каждого этого отдела наблюдаются некоторые характерные клинические признаки, которые мы будем использовать для локализации поражения в головном мозге (Рис. 1).
Спинной мозг находится в позвоночном канале и состоит из белого и серого вещества. Серое вещество – это ядра нервных клеток, белое вещество – проводящие пути спинного мозга. Проводящие пути, отвечающие за передачу различной информации, находятся на разной глубине и имеют разный диаметр волокон. Например, волокна, которые отвечают за проведение проприоцептивной информации, самые толстые и имеют поверхностное расположение в спинном мозге, поэтому при различных компрессионных поражениях повреждаются в первую очередь и восстанавливаются самыми последними. Волокна, отвечающие за глубокую болевую чувствительность, — самые тонкие и находятся в глубине спинного мозга. Их сложно повредить, и поэтому их повреждение говорит об очень тяжелом поражении спинного мозга (Рис. 3).
В спинном мозге есть два утолщения – шейное (С6- Т2 сегменты спинного мозга) и пояснично-крестцовое (L4-S3). От этих утолщений отходят периферические нервы, которые иннервируют грудные и тазовые конечности соответственно.
Функционально спинной мозг можно разделить на 4 отдела: шейный отдел (С1-С5 отделы спинного мозга), шейное утолщение (С6-Т2), грудопоясничный отдел (Т3-L3), пояснично-крестцовое утолщение (L4-S3) (Рис. 4).
Нужно помнить, что все неврологические нарушения относятся к сегментам спинного мозга, а не к позвонкам, т.к. не каждый сегмент спинного мозга лежит в просвете соответствующего позвонка (например, сегмент спинного мозга S3 находится в каудальной поясничной области) (Рис. 4, 6).
От каждого сегмента спинного мозга отходят спинномозговые нервы. Всего у собак и кошек существует 7 шейных позвонков и 8 шейных сегментов спинного мозга. Первый спинномозговой нерв выходит через латеральное отверстие атланта (первого шейного позвонка). Остальные шейные спинномозговые нервы выходят из позвоночного канала краниальнее своего позвонка, кроме С8, которые выходят между 7-м шейным и 1-м грудным позвонком. Грудные, поясничные и крестцовые спинномозговые нервы выходят каудальнее своего позвонка.
Спинной мозг оканчивается у крупных и средних собак на уровне L6-L7 позвонков, у мелких пород собак и кошек может доходить до S1.
Нервы «конского хвоста» (cauda equinа) – это спинномозговые нервы, которые отходят от каудального отдела поясничного отдела и крестцового отдела спинного мозга и проходят в позвоночном канале до выхода из соответствующего межпозвоночного отверстия. Они имеют типичную структуру периферических нервов и частично покрыты оболочками мозга (Рис. 7).
Верхний и нижний двигательный нейроны
Верхний двигательный нейрон (ВДН) отвечает за нормальное движение, поддержание тонуса разгибателей (для удерживания тела), обладает ингибирующим эффектом на спинальные рефлексы (на НДН).
Нижний двигательный нейрон (НДН) передает импульс на мышцы. Все моторные импульсы передаются через НДН. Клетки НДН лежат в промежуточных и вентральных рогах спинного мозга и в головном мозге (черепно-мозговые нервы).
Другими словами, верхний двигательный нейрон «говорит» нижнему двигательному нейрону «что делать», нижний двигательный нейрон передает эту информацию в мышцы (Рис. 8).
Для более простого восприятия: ВДН – это проводящие пути в спинном мозге, НДН – это периферические нервы (черепно-мозговые и спинномозговые).
Реакция и рефлекс
Вся информация по нервной системе передается по проводящим путям (восходящим и нисходящим). В зависимости от вовлечения разных отделов ЦНС можно выделить такие понятия, как реакция и рефлекс.
Реакция требует передачи информации в головной мозг, ее обработки (например, постуральные реакции) (Рис. 9).
Рефлекс не требует передачи информации в головной мозг (например, коленный рефлекс). Т.е. коленный рефлекс будет присутствовать даже при поражении головного мозга (Рис. 10).
В каждом рефлексе и реакции есть чувствительные и двигательные проводящие пути, ганглии, центры в ЦНС.
При снижении или отсутствии какого-либо рефлекса или реакции поражение может быть в любом месте рефлекторной дуги или проводящих путей данного рефлекса/реакции.
Подход к диагностике неврологических заболеваний
Первым этапом диагностики в неврологии является анализ данных пациента (вид, возраст, пол, порода). Это может дать очень важную информацию, т.к. некоторые заболевания характерны для определенных пород или проявляются только в определенном возрасте.
Далее уточняют жалобы владельцев. В случае периодических проявлений, когда при осмотре мы не видим нарушений у пациента, очень важно иметь видеозапись клинических проявлений болезни. Также необходимо уточнить у владельцев начало симптомов острое или хроническое, прогрессирует ли болезнь, есть ли связь с кормлением, нагрузкой и т.д.
При сборе анамнеза нужно обратить внимание на вакцинальный статус, возможное попадание токсических веществ, травмы, наследственность, похожие проявления у других животных в доме. Очень часто владельцы начинают лечение самостоятельно, поэтому нужно уточнить, какие медикаменты уже применяли для лечения данной проблемы.
После сбора всех анамнестических данных можно переходить к осмотру пациента. Обязательным является проведение стандартного физикального обследования каждого неврологического пациента, а также ортопедический осмотр при проблемах с конечностями, нарушениях походки.
Далее можно переходить к неврологическому осмотру, по результатам которого составляют список выявленных изменений, а также список возможных дифференциальных диагнозов.
Дополнительную диагностику можно разделить на два этапа: выявление причин вне нервной системы (анализы крови, мочи, УЗИ, рентген и др.) и выявление причин в нервной системе (рентген позвоночника, другие методы визуализации – КТ, МРТ, анализ ликвора, биопсия и др.).
Неврологический осмотр
Неврологический осмотр состоит из следующих этапов:
1. Общее наблюдение
3. Постуральные реакции
4. Спинальные рефлексы
5. Оценка краниальных нервов
6. Оценка чувствительности
Осмотр желательно проводить всегда в одной и той же последовательности для того, чтобы не пропустить проверку каких-либо рефлексов или реакций.
После проведения неврологического осмотра мы должны ответить на два вопроса: 1) данные симптомы и нарушения у пациента точно неврологические? 2) если симптомы неврологические, то где находится локализация повреждения? Даже после тщательно проведенного осмотра мы все еще не сможем достоверно узнать, какая причина привела к такому состоянию. Для этого нужна будет дополнительная диагностика.
Первым этапом неврологического осмотра является общее наблюдение за пациентом. Это важная часть, во время которой можно получить очень большое количество информации о состоянии пациента. Иногда это единственный возможный способ оценки неврологического статуса (например, у очень агрессивных животных). Данную часть неврологического осмотра удобно проводить в большой комнате, во время сбора анамнеза, дав пациенту возможность свободно перемещаться по комнате.
Во время наблюдения нужно обратить внимание на следующее:
1. Ментальный статус
Оценка сознания (может быть нормальное, угнетенное, ступор, кома). Пациент в ступоре и коме находится без сознания, но в ступорозном состоянии реагирует только на сильные (болевые) раздражители. В поддержании нормального уровня сознания основную роль играет ретикулярная формация (Ascending reticular activating system), которая находится в стволе мозга. Это структура, через которую проходят все импульсы и вся информация как из внешней среды, так и от систем органов. Поэтому повреждение на уровне ствола мозга может привести к сильному угнетению ментального статуса (ступору или коме). Угнетение может быть следствием многих заболеваний (Рис. 11).
Оценка поведения (нормальное, хождение по кругу, бесцельное хождение, дезориентация, боязнь, агрессия). Важным может быть изменение поведения (например, собака перестала выполнять команды и начала ходить в туалет в доме, а не на улице).
2. Положение тела
Положение головы. Из нарушений можно отметить наклон головы (свидетельствует о вестибулярных нарушениях), поворот головы (наблюдают при поражении головного мозга), часто поворот головы сочетается с поворотом туловища и хождением по кругу (Рис. 12).
Положение туловища. Обратить внимание на искривления позвоночника – лордоз, кифоз, сколиоз.
Положение конечностей. Можно заметить широкую постановку конечностей (например, при атаксии), слабость.
Децеребрационная ригидность. Возникает при остром и тяжелом поражении ствола мозга. При этом у пациента все конечности вытянуты, может быть опистотонус (разгибание головы и шеи), всегда сочетается со ступором или комой (Рис. 13).
Децереллярная ригидность. Возникает при остром поражении мозжечка. У пациента наблюдаются опистотонус, разгибание грудных конечностей; тазовые конечности могут быть согнуты (в ТБС), сознание обычно нормальное (если поражение затрагивает только мозжечок).
Поза Шифф-Шеррингтона – повышение тонуса разгибателей грудных конечностей, вялый паралич тазовых конечностей. Наблюдается только при острых поражениях грудопоясничного отдела (Т2-L4), в дальнейшем тонус тазовых конечностей повышается.
3. Походка
Походку нужно оценивать обязательно на нескользкой поверхности. Можно использовать наклонные поверхности или ступеньки. Для нормальной походки необходимо нормальное функционирование ствола мозга, мозжечка, СМ, чувствительных и двигательных нейронов, мышц, ГМ (в небольшой степени, по сравнению с приматами).
Хромота. Чаще всего наблюдается при ортопедических проблемах (также может быть при воспалении или раздражении корешков – root signature). Наблюдается боль в конечности, шаг больной конечности короче.
Атаксия – нарушение координации. Может быть вызвана поражением на различных уровнях нервной системы:
• проприоцептивная – характеризуется дискоординацией, широкой постановкой, качающейся походкой; шаг пораженной конечности длиннее здоровой; могут быть поражения на дорсальной части пальцев; часто сочетается со снижением двигательной функции конечностей (парезом или параличом);
• вестибулярная – унилатеральные вестибулярные нарушения могут приводить к падению на одну сторону; могут наблюдаться другие признаки вестибулярного синдрома, например, наклон головы, патологический нистагм. При билатеральном вестибулярном синдроме животные могут припадать к земле, неохотно передвигаться, могут наблюдаться движения головы из стороны в сторону;
• мозжечковая – характеризуется дисметрией (особенно гиперметрией).
Парез/паралич – снижение или отсутствие двигательной активности конечностей. Тетрапарез/-плегия –поражение 4-х конечностей (поражение краниальнее Т3). Парапарез/-плегия – поражение тазовых конечностей (поражение спинного мозга каудальнее Т2). Монопарез/-плегия – поражение одной конечности (чаще поражение НДН или латерализованное поражение СМ). Гемипарез/-плегия – поражение конечностей одной стороны (ипсилатерально при поражении между Т2 и каудальной частью среднего мозга, контралатерально при поражении в ростральной части среднего мозга и в переднем мозге).
Следующим этапом неврологического осмотра является пальпация. При этом нужно обратить внимание на кожу (наличие травм или боли), форму черепа и позвоночник (боль, новообразования), мышцы (тонус, размер, сила). Пальпацию следует проводить осторожно, особенно при подозрении на травму и переломы, чтобы не вызвать ухудшения неврологического статуса.
Оценка постуральныхреакций – следующий этап осмотра. Постуральные реакции – реакции, направленные на поддержание нормального положения тела.
Проводящие пути для постуральных реакций очень длинные (начинаются рецепторами на лапах и заканчиваются в коре головного мозга). При снижении или отсутствии постуральных реакций поражение может быть в любом месте проводящих путей. Именно поэтому их не используют для оценки локализации повреждений, но это очень чувствительный тест для определения наличия неврологической проблемы.
Существует несколько основных постуральных реакций, которые нужно проверять у пациентов с неврологическими проблемами:
• проприоцептивная реакция (proprioceptive positioning reaction) (Рис. 14);
• прыжковая реакция (hopping reaction) (Рис. 15);
• «тачка» (wheelbarrowing reaction) (Рис. 16);
• реакция разгибателя (extensor postural thrust reaction) (Рис. 17);
• «гемипозиция» (hemistanding and hemiwalking reactions) (Рис. 18);
• реакция постановки (placing reaction) – тактильная и визуальная (Рис. 19).
На фото указаны основные принципы выполнения данных реакций. Нормальным ответом является постановка конечности в нормальное положение.
Для нормального функционирования спинальных рефлексов необходима целостность и нормальная функция всех компонентов рефлекторной дуги (рецепторы, чувствительные проводящие пути, центры в спинном мозге, двигательные проводящие пути, мышцы). Ослабление спинальных рефлексов возможно при поражении нижнего двигательного нейрона (периферических нервов или центров в спинном мозге), усиление – при поражении верхнего двигательного нейрона (спинного мозга выше пораженной конечности).
Все спинальные рефлексы проверяются в латеральном положении, при этом проводится оценка только верхней конечности.
Существует множество спинальных рефлексов, но практическое значение в ежедневной практике имеют следующие:
• коленный рефлекс – выполняется на тазовой конечности путем постукивания молоточком по сухожилию коленной чашечки. Нормальный ответ – разгибание конечности в коленном суставе. В функционировании этого рефлекса играют роль бедренный нерв и сегменты L4-L6 спинного мозга;
• рефлекс отдергивания (сгибательный рефлекс) – выполняется на грудной и тазовой конечностях. С помощью зажима или пальцев зажимается кожа между пальцами пациента. Нормальный ответ – сгибание конечности во всех суставах. В функционировании этого рефлекса на грудных конечностях принимают участие различные периферические нервы грудной конечности и сегменты C6-T2 спинного мозга; на тазовой конечности – седалищный нерв и сегменты L6-S1 спинного мозга;
• промежностный рефлекс – проводится пощипыванием вокруг ануса, нормальным ответом является сокращение сфинктера, опускание хвоста. Проводящие пути для этого рефлекса – срамной нерв, сегменты S1-S3 спинного мозга.
Оценка черепно-мозговых нервов
Всего существует 12 пар черепно-мозговых нервов, которые иннервируют все мышцы и органы головы. Неврологическому обследованию доступны практически все эти нервы.
Обонятельный нерв (ЧМН 1) – сложный для оценки. Основную роль играет сбор анамнеза (когда можно выявить снижение нюха). Для оценки можно дать понюхать различные вещества (не нужно предлагать раздражающие или с резким запахом). Наиболее частые причины аносмии – риниты и другие заболевания носа. Неврологические причины редко приводят к аносмии.
За нормальное зрение отвечает много разных структур: глаз со всеми его составляющими, зрительный нерв, промежуточный мозг, головной мозг. Для проверки зрения применяются несколько способов: способность ориентироваться в незнакомой комнате (т.е. наблюдая за пациентом, пока собираем анамнез), слежение взглядом за движущимися объектами; косвенно можно также оценить с помощью зрительной реакции постановки и проверки реакции угрозы.
Реакция угрозы – это приобретенный рефлекс (появляется с 10-12-недельного возраста). Проводящие пути – ЧМН (2 и 7 пара), ствол мозга, головной мозг, мозжечок. Техника выполнения – резко приблизить руку или пальцы по направлению к глазу, при этом не создавая потока воздуха и не касаясь волос на морде. Необходимо тестировать оба глаза отдельно. Нормальный ответ – моргание, иногда движение головы назад.
Размер зрачков проверяют при среднем освещении. Можно отметить мидриаз – расширение зрачков. Основные причины – страх или стресс, поражение сетчатки, ЧМН 2 (зрительный нерв), ЧМН 3 (глазодвигательный нерв) или среднего мозга. Миоз (сужение зрачков) может быть вызван ярким освещением, поражениями в головном или промежуточном мозге, нарушениями симпатической иннервации глаза. У некоторых животных наблюдают анизокорию.
Зрачковый рефлекс оценивается ЧМН 2 и 3. Техника выполнения: луч света направляют в глаз и наблюдают за сокращением зрачка (прямой зрачковый рефлекс), потом оценивают размер зрачка в другом глазу (содружественный зрачковый рефлекс). Испуганные и возбужденные животные могут слабо отвечать, поэтому для них может потребоваться более яркий свет.
Упрощенная схема для локализации поражения в зрительных путях (Рис. 20). Начало проводящих путей (глаз, зрительный нерв, зрительный перекрест, начало оптического тракта) – одинаково для зрения, реакции угрозы и зрачкового рефлекса. Т.е. при отсутствии реакции угрозы и зрачкового рефлекса поражение, вероятнее всего, будет в начальных структурах проводящих путей. При отсутствии реакции угрозы и нормальном зрачковом рефлексе поражение, вероятнее всего, будет в коре головного мозга. При отсутствии зрачкового рефлекса и нормальной реакции угрозы поражение будет где-то в стволе мозга.
Симпатическая иннервация глаза очень необычна. Симпатические проводящие пути глаза начинаются в гипоталамусе, аксоны нейронов проходят ипсилатерально через ствол мозга, через шейный отдел спинного мозга, до синапса с НДН, которые находятся в Т1-Т3. Преганглионарные волокна покидают спинной мозг вместе с корешками плечевого сплетения. Далее симпатические волокна формируют симпатический ствол, который проходит краниально в составе вагосимпатического ствола. Затем он соединяется с краниальным шейным ганглием вблизи среднего уха. И в дальнейшем постсинаптические аксоны следуют вместе с другими ЧМН (Рис. 21).
Поражения симпатической иннервации (на любом ее протяжении: ствол мозга, шейный отдел спинного мозга, плечевое сплетение, вагосимпатический ствол, а также при заболеваниях среднего уха) могут приводить к возникновению синдрома Горнера. Этот синдром включает в себя три основные составляющие – птоз, миоз и энофтальм (Рис. 22).
В движении глаза участвуют несколько экстраокулярных мышц, которые иннервируются тремя парами ЧМН (третья, четвертая и шестая пары). При нарушении иннервации этих мышц может возникать такое состояние, как страбизм (косоглазие) – вентролатеральный (при поражении ЧМН 3), ротационный (ЧМН 4), медиальный (ЧМН 6) (Рис. 23). Иногда страбизм можно заметить только при изменении положения головы (например, при поднятии головы вверх или в положении на спине). Такое состояние называется позиционный страбизм.
Для определения физиологического нистагма нужно перемещать голову в стороны и наблюдать за движенииями глаз. В норме при движении головы влево сначала наблюдается медленная фаза в противоположную сторону (вправо), затем быстрая фаза в сторону движения (влево). Нормальный физиологический нистагм требует нормального функционирования ЧМН 8 (вестибулярный нерв), ЧМН 3 (глазодвигательный нерв), ЧМН 4 (блоковый нерв), ЧМН 6 (отводящий нерв), ствола мозга.
Патологический нистагм – нистагм, который возникает спонтанно, без движения головы. У него тоже есть быстрая и медленная фазы. Также можно выявить позиционный нистагм, который возникает в положении на спине или при поднятии головы. По своему направлению нистагм может быть горизонтальный, вертикальный, ротационный или может менять свое направление. Патологический нистагм указывает на поражение вестибулярной системы.
Пальпебральный рефлекс и чувствительность морды определяется путем касаний в области латерального и медиального края век, пощипывания ушей, губ. Нормальный ответ – моргание, движения ушей и губ соответственно. Чувствительная часть этого рефлекса – ЧМН 5 (тройничный нерв), двигательная – ЧМН 7 (лицевой нерв).
Роговичный рефлекс проверятся путем касания смоченной ватной палочкой роговицы. Нормальным ответом является ретракция глазного яблока. Проводящие пути для этого рефлекса – ЧМН 5 и 6.
Для определения чувствительности слизистой оболочки носа с помощью зажима стимулируем слизистую. Нормальный ответ – движение головы назад для избегания раздражения. Проводящие пути для этого рефлекса – ЧМН 5, проводящие пути в стволе мозга, в головном мозге.
Другие признаки, которые могут указывать на поражение ЧМН, — атрофия мышц головы (ЧМН 5), тонус челюсти (ЧМН 5), нарушение глотания (ЧМН 9, 10; не забывать про бешенство как одну из причин нарушения глотания), снижение слезопродукции (ЧМН 7), атрофия трапециевидной мышцы (ЧМН 11), атрофия, асимметрия, снижение тонуса языка (ЧМН 12).
Панникулярный рефлекс (рефлекс кожной чувствительности) проводится пощипыванием кожи вдоль позвоночника между L4-5 и Т2, начиная с каудального края. Нормальный ответ – сокращение мышц боковой грудной стенки. Снижение этого рефлекса может быть как односторонним, так и двусторонним. Проводящие пути для этого рефлекса начинаются чувствительными нервами, которые передают импульс в спинной мозг, далее импульс проходит краниально до сегментов Т1-С8 спинного мозга, от которых выходят нервы, формирующие плечевое сплетение, и далее на нервы, иннервирующие мышцы грудной стенки (Рис. 24).
Поверхностная чувствительность определяется путем пощипывания кожи. Учитывая, что каждый нерв иннервирует какой-то участок мышц и кожи (так называемые дерматомы), по снижению чувствительности можно предположить, какой нерв может быть поражен. Но это не очень чувствительный тест, поэтому при подозрении на поражение периферических нервов нужно проводить дополнительную диагностику.
Глубокая болевая чувствительность (ГБЧ) проверяется в последнюю очередь. Для определения ГБЧ зажимом сдавливаются фаланги пальцев. Начинать нужно с легких стимулов. Нормальным ответом является только поведенческая реакция на боль (поворот головы, попытка уйти от болевого раздражителя). Просто одергивание конечности не является ответом на болевой стимул и должно рассматриваться как нарушение.
Проведя неврологический осмотр, можно составить список всех найденных отклонений и определить локализацию повреждения в нервной системе. Это нужно будет для составления списка дифференциальных диагнозов, а также для более точного проведения дополнительной диагностики.
Литература
1. Chrisman C., Mariani C., Piatt S., Clemmons R. Neurology for the small animal practitioner, — 2002. — 353 p.
2. De Lahunta A. Veterinary neuroanatomy and clinical neurology. — Philadelphia: WB Saunders Co, 1983; 261 p.
3. Dewey Curtis W. A practical guide to canine and feline neurology. USA: Blackwell, 2008. — 706 p.
4. Jaggy Andre. Small animal neurology: An illustrated text. USA: University of California, 2010. — 528 р.
5. Michael D. Lorenz, Joan R. Coates, Marc Kent. Handbook of veterinary neurology. — Saunders Ltd, 2010. — 560 p.
6. Platt S.R., Olby N. J. BSAVA Manual of canine and feline neurology, 2004. — 350 p.
7. Sharp N. Small animal spinal disorders. — Elsevier, 2005.
8. Vite C. H. Developmental disorders. In: Braund’s Clinical Neurology in Small Animals: Localization, Diagnosis and Treatment // IVIS. — 2004.
Источник



